
・レーシックって安全なの?
と疑問をお持ちの方の悩みを解決できる記事になっています。
もくじ
レーシックとは
レーシックはそもそもLaser(-assisted) in Situ Keratomileusisの頭文字をとってLASIK(レーシック)と言い、「レーザー照射を用いて、眼球を操作せずに、角膜を彫り整えること」という意味があります。実際にレーシックはエキシマレーザーを用いて、角膜の形を変えることで近視・遠視・乱視を矯正する屈折矯正手術です。
レーシックは比較的新しく、1990年にギリシャで世界初のレーシックが施行されました。その後、アメリカなど世界各地に広まり、日本でも2000年1月から厚生労働省に承認され、2008年には1年間で約45万件のレーシック治療が行われるようになりました。
しかし、「レーシック手術集団感染事件(別名:銀座眼科事件)」が起きました。この事件は2008年9月~2009年2月にかけて東京銀座の銀座眼科で生じた事件で、経営効率および営利重視し、基本的な衛生管理を行わず、杜撰な衛生管理下で手術を受けた639名のうち67名が感染症を引き起こしました。
きちんと衛生管理を行えば、頻度は0.1%未満であるはずが、通常の10倍以上である1%に感染症を引き起こしてしまいました。この事件をきっかけにレーシックの全体的なイメージが低下し、自由診療のため経済的な影響も受けました。さらに、2013年に厚労省から重大危害についての注意喚起が発出され、2014年には1年間でレーシック治療は5万件前後になっています。
レーシックとレーザー屈折矯正角膜切除術(PRK)の違い
レーシックは実質だけにレーザー照射を行うのに対して、PRKは角膜上皮を大きく剥離してBowman膜からレーザー照射を行う。
LASIKとSMILE
SMILEは2007年に登場したレーザー角膜屈折矯正術で、厚労省に認可された治療ではあるが、LASIKと類似した部分を持つ手術である。現在までに800万眼以上の手術がなされている。
SMILEでは、フェムトセカンドレーザーで予め角膜実質内に2層の水平切開を行い、矯正度数に合った角膜組織片をレンチクルとして作製しておく。そのレンチクルを約2~3㎜の垂直切開創からマニュアルで除去する。つまり、SMILEでは角膜水平切開の範囲は同程度だが、SMILEの角膜垂直切開の長さはLASIKの8~10分の1程度となる。
また、LASIKではフラップ作製によって角膜神経幹の8割程度を切断するため、SMILEに比べて有意に神経減少が多くなり、角膜知覚低下によって涙液分泌が減少、ドライアイが起こりやすいとされる。さらに、LASIKではフラップが存在するため、フラップに関連する合併症も見られる。
SMILEの適応は、等価球面度数10D(近視10D以下、乱視3D以下)までの近視および近視性乱視となっている。
一方、SMILEはドライアイになりにくく、角膜の生体力学特性が保たれ屈折の安定にも優れている、惹起高次収差が少ないなどの利点がある。そのため、外力に対して強く、ラグビーやボクシングなど接触スポーツをする方へも施行も可能となる。
SMILEの術中合併症には、サクションロスなどフェムトセカンドレーザーにまつわる合併症と、レンチクル剥離時のトラブルやレンチクル分離不全、残存などのレンチクルに関連する合併症がある。
ただし、-2D以下の軽度近視では、2層間のレーザー照射が近い関係もあり、炎症が起こりやすい。また、レンチクルは薄いので操作中の断裂リスクがあり、良い適応ではないとされる。
これらメリット・デメリットをまとめると下記表のようになる。
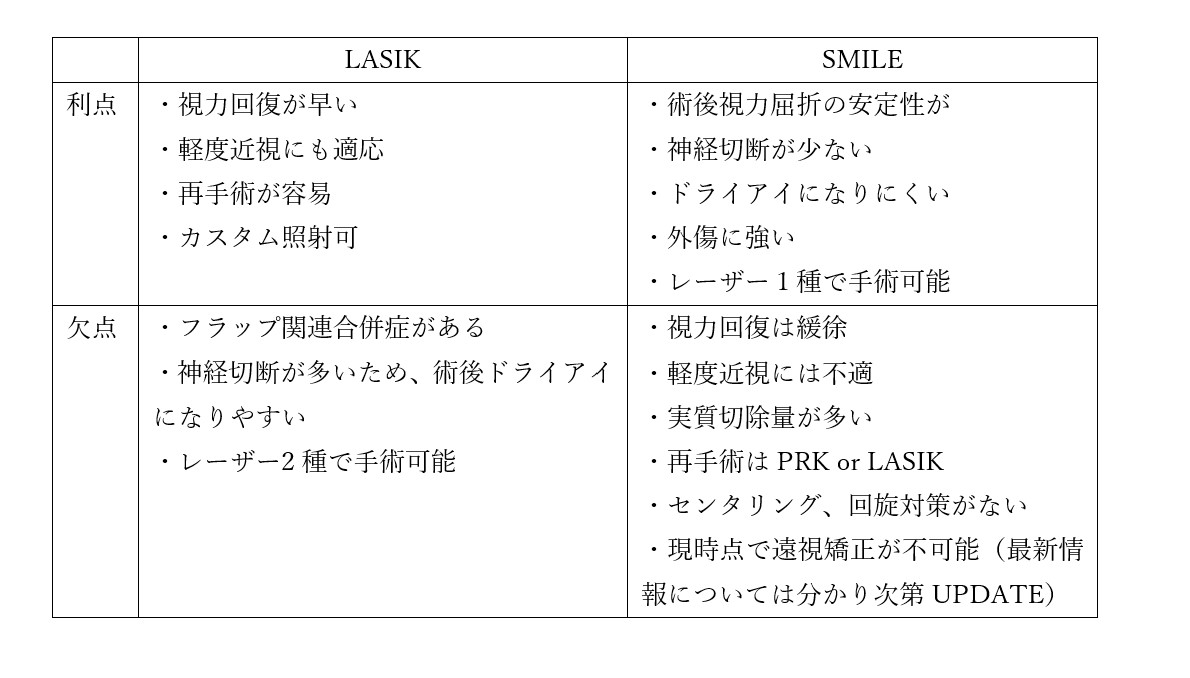
さらに、視力の回復がLASIKに比べて若干遅いことであり、術後に近視や乱視などが残ったりする。また、経過とともに生じた場合は、再度SMILEにより再矯正することはできず、角膜表面からエキシマレーザーを照射して矯正する必要がある。
LASIKとSMILEの適応については施設及び医師によって細かな違いはあるが、適応の目安は下記の通りである。
LASIKとSMILEの適応目安
- 球面度数-6D以下(-6D~ー8Dについては要検討)
- 乱視度数2D以下
さらに、上述したLASIKとSMILEのメリットとデメリットを考慮すると、下記のようにLASIKとSMILEを使い分けることができる。
LASIKとSMILEの使い分け
- SMILEのみが良い適応:目の外傷の可能性が高い(ボクサーなど)
- SMILEが主に良い適応:ドライアイがある、になるのが心配な人
- SMILEが良い適応ではない:乱視が強い、角膜形状が不良でカスタム照射を要する、45歳以上の人
- SMILEが不適:-2Dより近視、遠視の人
SMILEの長期成績として、Blumらによる報告では、10年間で近視の戻りが平均-0.35Dと少なく、裸眼視力0.8以上が約80%、良好な屈折度数もとどまったとされている。
SMILEの合併症詳細
1.サクションロス(0.4%)
フェムトセカンドレーザーでレンチクルを切開している最中に眼球を固定している吸引が外れることで起こる。吸入圧の低いVisuMacで起こりやすい。そのほかにも狭い眼裂幅、ドッキング中の強い閉瞼動作、小さい角膜径が指摘されている。サクションロスが起きたとき、Lenticlde cutが10%以上進んでいる場合はレーシックやPRKなどの方法に変更する。Lenticlde cutが終わっていれば、続行は可能だが照射中心がずれるとレンチクル剥離が困難になることもある。
2.レンチクルの剥離不全、残存
レンチクルの剥離が不十分な場合に、無理して取り出そうとすると一部が破れて残る。特に、軽度近視の矯正でレンチクルの厚みが薄い場合に起こりやすい。残った部分の角膜は未矯正のため、不正乱視や高次収差のため視力不良となる。術中にレンチクルを広げて残存がないか確認する必要があり、どうしても剝離不全が見つからなければ、Cap openin incisionを拡大して、直視下で確認するのが良い。
3.角膜拡張症
LASIKよりは生体力学特性が保たれるため起こりにくいが報告はある。平均術後6.4か月で発症した。
4.Diffuse Lamellar Keratitis(DLK)(1.6%)
サンドオブサハラとも呼ばれる。術後早期に起こるSMILE層間に炎症性細胞が集積した状態。霧視などの自覚症状のほか、角膜のメルティングによる不可逆性の不正乱視、角膜混濁により視力低下をきたす。SMILEのほうが炎症の発生率は低いとされる。
5.ボーマン膜の微小な皺(Microdistortion)
キャップ部分とベッド部分の大きさがマッチせずにボーマン膜に微小な皺を形成することがある。特に矯正量が大きいほど発生しやすいとされる。早期の視力の立ち上がりには影響するが、長期の視機能には影響しないとされる。
レーシックの適応と禁忌
レーシックも他の手術と同様、適応と禁忌(レーシックしてはいけない)があります。日本眼科学会が発行する屈折矯正手術のガイドライン第7版に基づいて、レーシックの適応と禁忌について説明します。
1.レーシックが適応になる方
レーシックが適応となる方は下記の通りです。
- 18歳以上(未成年者は親権者の同意が必要)
- 近視や乱視を含め、視力が安定している
- 原則は近視6D、角膜厚が十分であれば10Dまで実施できるが、遠視と乱視については6Dを限度とする
2.レーシックが禁忌になる方
レーシックの適応については分かっていただけたかと思います。一方、レーシックが禁忌になる方は下記の通りです。
- 円錐角膜あるいはその疑い
- 活動性の眼外部炎症
- 白内障
- ぶどう膜炎や強膜炎に伴う活動性の内眼部炎症
- 重症の糖尿病や重症のアトピー性疾患など、創傷治癒に影響を与える可能性の高い全身性あるいは免疫不全疾患
- 妊娠中または授乳中の女性
3.実施に慎重を要するもの
下記に当てはまる場合は
- 緑内障
- 全身性の結合組織疾患
- ドライアイ
- 向精神薬の服用
- 角膜ヘルペスの既往
- 屈折矯正手術の既往
レーシックのメリット
レーシックのメリットは下記4点が言われています。
- 視力回復が早い:10分程度で視力が回復します。
- 術後の痛みが少ない
- 裸眼で過ごせる:眼鏡やコンタクトレンズでの視力矯正が不要になります。
- ランニングコストがかからない:眼鏡のレンズ交換代やコンタクトレンズの費用がかからない。
※合併症が出た場合はこの限りではありません。
レーシックがおススメの方
上記の適応を考慮してレーシックがおススメの方はこうなります。
レーシックはこのような方におススメ
- コンタクトレンズやメガネにわずらわしさを感じている
- 左右の視力がかなり違い、メガネで矯正が困難
- スポーツをするため、現在使っているコンタクトレンズやメガネでは不便
- ドライアイやアレルギー性結膜炎などのため、コンタクトレンズを使用できない
- 災害などの時にメガネを破損したり、コンタクトレンズを紛失したりするのが怖い
- 現在の裸眼視力では希望の職業につくことができない
レーシックのデメリット(合併症・後遺症)
レーシックは手術であるため合併症が存在します。合併症の頻度は多くはありませんが、代表的なものを記載しておきます。
1.ドライアイ(1.73%)
レーシック手術の際に角膜の神経が一部切断されるため、ドライアイになることがあります。
症状には個人差があり、ドライアイの所見があってもドライアイ症状がない方もいれば、逆も然りです。ドライアイの症状は1週間から3か月程度で改善するのが一般的ですが、なかには長期間ドライアイの症状が続く方もいます。
ドライアイの治療は目薬で角膜保湿を試みます。3種類くらいの目薬を使っても効果が乏しいようであれば、涙点プラグという追加の処置をすることもあります。
国内の前向き観察研究では、ドライアイの頻度は1.73%であった。
2.感染症(0.1%未満)
レーシックは外科手術ですから、他の一般的な手術と同様、手術後に感染をおこす可能性はあります。角膜に感染を起こすと痛みや視力低下の原因となり、重症になると角膜移植が必要になってしまう場合もあります。
レーシックは傷口も小さく、手術時間も極めて短い手術ですが、術後数日は切り口から感染のリスクがあります。手術後は医師の指示通り目薬をさし、きちんと衛生管理をすることで感染症になるのを未然に防ぐよう努めましょう。
国内の前向き観察研究では、感染は1例もなかったと報告されている。
3.グレア・ハロー
まず最初にグレアとハローについて説明します。
グレアとは「手術後に暗いところで光をみたときに(例えば夜に街頭を見たりすると)、まぶしく感じてみえにくくなること」を意味します。
一方、ハローとは「暗いところで光をみたときに、光の周囲に光の輪がみえたりすること」です。
レーシック術後は角膜を切除しており、またドライアイなど術後の合併症などによって起こります。症状には個人差がありますが、通常は角膜の状態が安定してくるとともに症状が軽くなるとされています。
4.過矯正と眼精疲労
レーシック後の視力を遠くにピントを合わせ時に起こりやすいとされています。遠くにあったもちろん手術前に計算しますが、手術後の状態は多少の誤差を生じてしまいます。
このように誤差が強めに出た結果、ピントが計算よりも強めに遠く合ってしまう状態を過矯正と言います。もしも過矯正の状態で、パソコンやスマホなどの近くを見る作業を長く続けると、ピントを合わせる筋肉を酷使して眼精疲労になってしまいます。
5.角膜拡張症(ケラトエクタジア)
円錐角膜(「詳細は『円錐角膜』をご覧ください)といって、角膜の形が円錐状になっている方がいます。
その方に間違ってレーシックをしてしまった場合、角膜が薄くなり、円錐角膜の進行を加速させてしまいます。この状態を角膜拡張症といい、レーシック後に円錐角膜が進行した状態です。
発症頻度は0.1%未満と稀で、CASIAという角膜形状を見る機会が普及したことでその頻度は減少しています。もし角膜拡張症になった場合には、程度が軽ければ眼鏡やソフトコンタクトレンズ、程度が重ければハードコンタクトレンズやクロスリンキングといった治療が行われます。
6.近視の戻り
手術後に近視の状態に戻ることがあります。角膜が薄くなったことで、中から押される力に弱くなり、角膜のカーブが強くなることがあります。そのため、近視の戻りが生じることがあります。
7.フラップトラブル(フラップの皺など)(1.1%)
フラップ作成時に皺が入り、そこで固定されてしまう場合があります。その場合は再度フラップをあけて洗浄し、もう一度きれいに戻せば問題ないことがあります。また、フラップに穴が開いたり、フラップが取れてしまう場合がありますが、その場合はレーザーを当てずに手術を中断し、後日角膜の状態が戻ったら再手術を行います。
8.Epithelial Ingrowth(上皮細胞層間増殖)
術後1か月程度で上皮細胞が層間で増殖することにより起こり、視軸に影響が出れば外科的に除去する必要がある。
9.Diffuse Lamellar Keratitis(DLK)
層間の無菌性炎症細胞浸潤で、ステロイドで軽減する。
レーシックの実際の流れ
通常は両眼同時に行います。時間は10分程度で痛みはほとんどありません。
1.洗眼および点眼麻酔
眼を洗い、目薬で麻酔をかけます。
2.フラップを作成する
角膜実質にイントラレースレーザーを照射し、均一なフラップと呼ばれる円形状のフタを作成します。レーザー照射時間は両眼で約30秒です。
3.フラップ翻転
フラップを完全に切り離さず、一部くっついた状態で、角膜本体からめくりあげます。
4.エキシマレーザー照射
エキシマレーザーを角膜実質層に照射し、角膜の屈折率を矯正します。
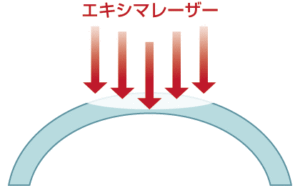
日本眼科医会HPより引用
照射時間は矯正度数によって異なりますが、約1分以内で終了します。
5.フラップを戻し、洗眼する。
フラップを元に位置に戻し、よく洗眼を行う。フラップが自然に接着するまで数分~10分間待ちます。
レーシックQ&A
Q.どれぐらい視力は戻りますか?
A. 手術前後の目の状態にもよりますが、手術を受けられたほとんどの方が、裸眼視力1.0以上に回復します。レーシック後の裸眼視力は、基本的に手術前のメガネ装用時の矯正視力以上出すことはできません。つまり、矯正視力がもともと出ない方は、レーシック後の視力も同程度になります。
Q.感染症の心配はありませんか?
A. 手術室および機材の感染管理ができていれば感染症は起こりづらくなります。しかし、100%安全はないため、感染症に対して注意は必要です。
Q.失敗はないのでしょうか?
A. 100%はありえません。ただし、きちんとトレーニングを積んだ医師が行えば安全な治療だと言えます。
Q.手術中に動いたり、まばたきをしても大丈夫ですか?
A. エキシマレーザーには目の動きを追うシステムが装備されていますので、多少目が動いても誤照射の心配はないとされています。また、開瞼器で目を強制的に広げるので、軽くまばたきしても問題はありません。
Q.手術後に問題が生じることはありませんか?
A. レーシックはギリシャで行われてから30年が経ちました。これまで世界の眼科の権威が様々な研究や臨床経験を重ねています。このことからレーシックは長期的な安全性に問題ないとされていますが、レーシック後30年以上の症例はいないため未知数ではあります。
Q.手術後は通院が必要ですか?
A. はい。病院によって外来の間隔は異なりますが、手術後翌日、1週間後、1・数か月・6か月後、1年後などにけいかかんさつをします。
Q.化粧はいつからできますか?
A. アイメイクは1週間です。他の部位は翌日から可能です。

Q.仕事はいつからできますか?
A.目の状態、仕事の形態によって異なります。医師に相談してください。
Q.スポーツはいつからできますか?
A.手術1週間は全てのスポーツは控えましょう。ジョギングなど軽いスポーツなどは手術後1週間、格闘技など激しいスポーツは1カ月は控えましょう。これも目の状態によって異なるため、詳しくは医師に相談しましょう。
Q.レーシック手術後に飛行機に乗っても良いですか?
A.大丈夫です。問題ありません。
参考文献
- 屈折矯正手術のガイドライン第8版
- JSCRS(日本白内障屈折矯正手術学会)レーシック情報HP
- m3.com HP
- 日本眼科医会
- あたらしい眼科Vol.37,No.3,2020
- あたらしい眼科Vol.38,No.4,2021
- 10-year results of small incision lenticule extraction.
- A Multicenter Prospective Cohort Study on Refractive Surgery in 15 011 Eyes
- 日本の眼科2024年12号95巻
- Dry eye after small incision lenticule extraction and LASIK for myopia
- Impact of Suction Loss During Small Incision Lenticule Extraction (SMILE)
- Suction loss during femtosecond laser-assisted small-incision lenticule extraction: Incidence and analysis of risk factors
- Ectasia following small-incision lenticule extraction (SMILE): a review of the literature
- Diffuse lamellar keratitis after small-incision lenticule extraction
- Microdistortions in Bowman’s layer following femtosecond laser small incision lenticule extraction observed by Fourier-Domain OCT
- Quantitative analysis of Microdistortions in Bowman’s Layer using optical coherence tomography after SMILE among different myopic corrections
関連記事



