ベーチェット病とは
ベーチェット病は口腔粘膜の潰瘍、皮膚症状、外陰部潰瘍、ブドウ膜炎などの急性炎症を反復しつつ、慢性の経過をたどる炎症性疾患である。シルクロード沿いの地域におけるベーチェット病患者のHLA-B51抗原陽性率は健常群と比較して高く、HLA-B51抗原を主体とした免疫遺伝学的な背景因子が発症に関係している可能性がある。また、外的な原因として口腔内の連鎖球菌の影響、特に連鎖球菌由来のheat shock protein(HSP)の関与が指摘されている。
また、ベーチェット病自体は女性に多いが、眼症状の重症例は男性に多い傾向があり、全体として重症例は減少しつつある。
ベーチェット病の診断基準
日本ベーチェット学会のHPにより、ベーチェット病の診断基準を引用する。
1. 主要項目
(1)主症状
A. 口腔粘膜の再発性アフタ性潰瘍
B. 皮膚症状
- 結節性紅斑様皮疹
- 皮下の血栓性静脈炎
- 毛嚢炎様皮疹
- 痤瘡様皮疹
※参考所見:皮膚の被刺激性亢進
C.眼症状
- 虹彩毛様体炎
- 網膜ぶどう膜炎(網脈絡膜炎)
- 以下の所見があれば(a)(b)に準じる
(a)(b)を経過したと思われる虹彩後癒着、水晶体上色素沈着、網脈絡膜萎縮、視神経萎縮、併発白内障、続発緑内障、眼球癆
D.外陰部潰瘍
(2)副症状
- 変形や硬直を伴わない関節炎
- 精巣上体炎(副睾丸炎)
- 回盲部潰瘍で代表される消化器病変
- 血管病変
- 中等度以上の中枢神経病変
(3)病型診断の基準
- 完全型:経過中に4主症状が出現したもの
- 不全型:
- 経過中に3主症状、あるいは2主症状と2副症状が出現したもの
- 経過中に定型的眼症状とその他の1主症状、あるいは2副症状が出現したもの
- 疑い:主症状の一部が出現するが、不全型の条件を満たさないもの、及び定型的な副症状が反復あるいは増悪するもの
- 特殊病変:完全型または不全型の基準を満たし、下のいずれかの病変を伴う場合を特殊型と定義し、以下のように分類する。
- 腸管(型)ベーチェット病—内視鏡で病変(部位を含む)を確認する。
- 血管(型)ベーチェット病—動脈瘤、動脈閉塞、深部静脈血栓症、肺塞栓のいずれかを確認する。
- 神経(型)ベーチェット病—髄膜炎、脳幹脳炎など急激な炎症性病態を呈する急性型と体幹失調、精神症状が緩徐に進行する慢性進行型のいずれかを確認する。
2. 検査所見
参考となる検査所見(必須ではない)
- 皮膚の針反応の陰・陽性:
20~22Gの比較的太い注射針を用いること。 - 炎症反応:
赤沈値の亢進、血清CRPの陽性化、末梢血白血球数の増加、補体価の上昇 - HLA-B51の陽性(約60%)、A26(約30%)。
- 病理所見:
急性期の結節性紅斑様皮疹では中隔性脂肪組織炎で浸潤細胞は多核白血球と単核球の浸潤による。初期に多核球が多いが、単核球の浸潤が中心で、いわゆるリンパ球性血管炎の像をとる。全身的血管炎の可能性を示唆する壊死性血管炎を伴うこともあるので、その有無をみる。 - 神経型の診断においては髄液検査における細胞増多、IL-6増加、MRIの画像所見(フレア画像での高信号域や脳幹の萎縮像)を参考とする。
ベーチェット病の眼所見
1.眼所見
①早期、病勢期
下記所見いずれかあるいは両方を発作性に症状が出現し、2-3週間で寛解するが、何度も繰り返すことが特徴的とされる。そのため、徐々に視機能が低下する。また、90%が両眼性ぶどう膜炎であり、重症例では1カ月に数回、軽症例では年に1回程度とさまざまである。
A. 前眼部(虹彩毛様体炎型)
- 毛様充血はないか軽度
- 前房フレア及び細胞
- 虹彩後癒着
- 微細な角膜後面沈着物(非肉芽腫性の炎症であるため微細となる)
- 前房蓄膿(30~40%でみられ、体位変換によって移動する、サラサラなニボー形成)
- 炎症が軽くても、隅角鏡で隅角蓄膿を認めることがある。
- 重篤な発作では角膜浮腫や虹彩ルベオーシスを認めることがある。
- 線維素析出は通常なく、虹彩結節や隅角結節を作ることはない。
B. 後眼部(網膜ぶどう膜炎型)
- 網脈絡膜炎は眼底周辺部や後極部に網膜滲出斑として繰り返し現れ、周囲には網膜の浮腫や出血を伴う。
- 閉塞性網膜血管炎によって網膜静脈分枝閉塞症(BRVO)様の出血・浮腫を生じることがある。
- 炎症発作時には視神経乳頭の発赤腫脹がみられ、視神経乳頭に新生血管を生じ、硝子体出血の原因となりうる。
- びまん性の硝子体混濁、網膜滲出斑、網膜出血(比較的速やかに(1〜2週間)で消失)
- 血管新生緑内障
- 視神経萎縮、網脈絡膜萎縮
②晩期
- 網脈絡膜萎縮
- 視神経萎縮
- 続発性網膜剥離:急性期の炎症に伴う滲出性網膜剥離、慢性期の毛様体炎膜形成による牽引性網膜剥離がある。
- 低眼圧(眼球癆):毛様体炎膜による牽引性網膜剥離によって低眼圧が起こる。
- 網膜血管の白線化
- 視神経乳頭の蒼白化
など
③その他眼合併症
- 併発白内障
- 続発緑内障:虹彩後癒着、虹彩・隅角の血管新生、ステロイドなど原因は様々挙げられる。
- 嚢胞様黄斑浮腫(CME):炎症寛解期にも見られ、しばしば遷延化する。
- 硝子体出血
2.全身所見
口腔内再発性アフタ性潰瘍(98%で、初発症状であることが多いが1週間ほどで治癒し、瘢痕は残らない。)、皮膚症状(毛嚢炎様皮疹、結節性紅斑)(87%)、外陰部潰瘍(70%程度、女性に多いが再発は多くない。)、関節炎(副症状で最多だが、変形拘縮はなく、リウマチ因子も上昇しない)、副睾丸炎、消化管潰瘍(下部消化管では回盲部が多い)、脳脊髄炎、有痛性血栓性静脈炎、血管炎などがある。
ベーチェット病の検査
採血では、炎症反応上昇を認め、HLAB51が陽性となる。また、針反応は陽性となることがある。
FA
フルオレセイン蛍光眼底造影検査(FA)にて網膜血管からのシダ状(羊歯状)蛍光漏出を認める。特に、ベーチェット病の場合は3象限以上と広範囲に蛍光漏出を認める。この他にも、視神経乳頭部からの蛍光漏出、血管壁の組織染、黄斑部の蛍光漏出、閉塞性血管炎による無還流領域などを認めることがある。
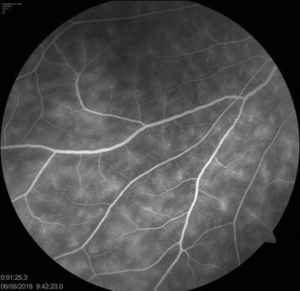
蛍光眼底造影検査によるシダ状蛍光漏出
IntechOpen HPより引用
※このシダ状蛍光漏出は毛細血管レベルの炎症を示唆する所見で、眼底の広範囲にわたって存在する。炎症発作期だけでなく寛解期にも検出されることが多い。
ベーチェット病の治療
1.発作期の治療
基本的にはステロイド点眼薬(リンデロン1日4~6回)+散瞳薬(ミドリンM1日1~3回)を点眼し、消炎と虹彩後癒着抑制を図る。前房蓄膿を伴う激しい虹彩毛様体炎ならステロイド薬結膜下注射(リンデロン注2㎎(0.4%)(2㎎/0.5ml/A)1回0.2~0.3ml 1日1回)あるいはTenon嚢下注射(ケナコルトーA 水濁注40㎎/ml 1回0.5ml)を行う。
また、中等度あるいは高度の後眼部炎症にはステロイドTenon嚢下注射やプレドニゾロン30~40㎎/日の内服を短期間使用する。ステロイド全身投与は減量、中止で眼炎症発作を誘発しうるので、慎重な考えが一般的である。低用量のまま長期に使用した場合には炎症の抑制に有効なことがある。
2.発作抑制治療
第一選択
コルヒチン内服1日2回(通常totalで1.0㎎)(副作用:下痢など消化器症状、催奇形性、ミオパチー、末梢神経炎、長期間使用肝機能障害、造血障害)
※コルヒチンは白血球遊走抑制作用あり。
第ニ選択
シクロスポリン1日5㎎/kgを1日2回に分けて経口投与(腎機能障害が高率で、神経ベーチェット病の発現が20%程度)を行う。
※シクロスポリンはT細胞を選択的に阻害する免疫抑制剤で、副作用予防のため血中濃度のモニタリングが必要とされる。
※コルヒチンと併用でミオパチーを生じることがある。
第三選択
視機能維持難しい重症例なら早期にTNF-α阻害薬の導入を検討する。TNF-α阻害薬にはインフリキシマブ(レミケード®)とアダリムマブがある。インフリキシマブは高い有効性が示されているが、アダリムマブは症例の蓄積が待たれる。なお、インフリキシマブではごく一部でははじめから効果が得られず(1次無効)、治療の途中から効果が減弱していく症例もある(2次無効)。また、いずれの薬剤も感染症を誘発、増悪させる可能性があり、特に結核や肝炎には注意が必要とされる。事前にそれら感染症がないかスクリーニングしておく必要がある。
- アザチオプリンは海外で第一選択として使用されることも多い。
- トリアムシノロンアセトニド硝子体注射は発作抑制効果あるが、繰り返しの注射が必要で、白内障や眼圧上昇などの副作用がある。
- インターフェロンα2aは主に欧州ね使用されており、高い有効性が報告されている。
- フルオシノロンアセトニド眼内埋植はステロイド薬を3年間一定量放出できるが白内障、眼圧上昇の副作用が高頻度にみられる
アダリムマブは2016年に日本でも非感染性ぶどう膜炎に適応拡大された。副腎皮質ステロイド薬で抑えきれない症例、あるいは副作用で投与困難な症例に対する新たな選択肢となりうる。
ステロイドの長期全身投与は最終的な視力予後を不良にするため原則禁忌となっている。しかし、重症のぶどう膜炎の発作が頻発する場合には、組織障害を最小限にするため短期間のステロイド内服を行うことがある。また、腸管ベーチェット病や神経ベーチェット病など、生命予後に影響する場合は速やかな投与を行うことがある。
3.その他眼合併症の治療
白内障や続発緑内障を発症することがあり、それらは各治療方法に準ずる。閉塞性血管炎に対する網膜光凝固術は激しい眼炎症発作を誘発することがあるので、安易に行うべきではない。
ベーチェット病の予後
前眼部を中心に眼炎症発作を繰り返す場合には、消炎のたびに視機能は回復し、長期的な予後も良好のことが多い。一方で、後眼部を中心に炎症を繰り返す場合には、網膜動静脈血管の狭細化や白線化、網膜変性や視神経萎縮などをきたすため、重篤な視機能障害となりうる。
参考文献
- クオリファイ5全身疾患と眼(専門医のための眼科診療クオリファイ)
- 日本眼科学会会報誌123巻6号
- 今日の眼疾患治療指針第3版
- 日本眼科学会専門医制度生涯教育講座[総説86]ぶどう膜炎アップデート2021
- 眼科学第2版
- 日本ベーチェット病学会HP
- あたらしい眼科 vol.42 No.4 2025
- A Major Review: Current Aspects of Ocular Behçet’s Disease in Japan
関連記事








