と疑問をお持ちの方の悩みを解決できる記事になっています。
仮面症候群とは
ぶどう膜炎の仮面を被った他の症候群の総称で、眼内悪性腫瘍(小児は網膜芽細胞腫、白血病、成人では脈絡膜の悪性黒色腫や、中枢神経原発悪性リンパ腫、硝子体網膜リンパ腫)や薬物(スルホンアミド、パミドロン酸二ナトリウム、リファブチン)への反応などが含まれる。実際に、ぶどう膜炎の疫学調査で、2009年時点では仮面症候群は2.5%で、そのうち網膜硝子体リンパ腫が最も多く1.3%を占めていた。
網膜硝子体リンパ腫(VRL)
好発年齢は50-60歳代で、女性に多いとされていたが、近年は男性罹患者も増加している。人種差はない。
網膜硝子体リンパ腫の種類
眼内原発の硝子体網膜リンパ腫(PVRL)と、中枢神経系(CNS)リンパ腫に伴うものに分類される。他臓器から血行性転移により生じる眼内リンパ腫の多くは脈絡膜リンパ腫の形態を取ることが多い。
網膜硝子体リンパ腫の検査
0.前眼部所見
前眼部炎症はKPsは白色小型から微塵様であることが多い。偽前房蓄膿を認めることがある。
1.眼底検査
眼底の硝子体混濁はびまん性であり、オーロラ状、ベール状などと表現される。網膜病変は、典型的には網膜色素上皮下に境界明瞭、不整形の黄白色隆起性網膜下浸潤病変としてみられ、その表面にはしばしば色素塊が散在する。
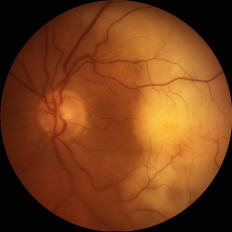
網膜病変は網膜内への浸潤像を呈することもあり、この場合はぶどう膜炎との鑑別が困難なことが多い。検眼鏡的には境界不明瞭な網膜黄白色病変として視神経乳頭を含んだ後極部に観察されることが多い。その場合、網膜の浮腫と出血を伴い、炎症反応が強いため濃厚な硝子体混濁を伴うことが多いまた、RPE細胞の過形成による色素性顆粒を表面に認めることも多く、豹紋状斑点と呼ばれる。。
2.光干渉断層計(OCT)
OCTでは網膜表面の毛羽立ち様の病変として観察することができ、治療反応性の判断にも有用である。また、網膜下隆起性病変部のOCTでは網膜色素上皮下、Bruch膜上に腫瘤性病変が存在する。
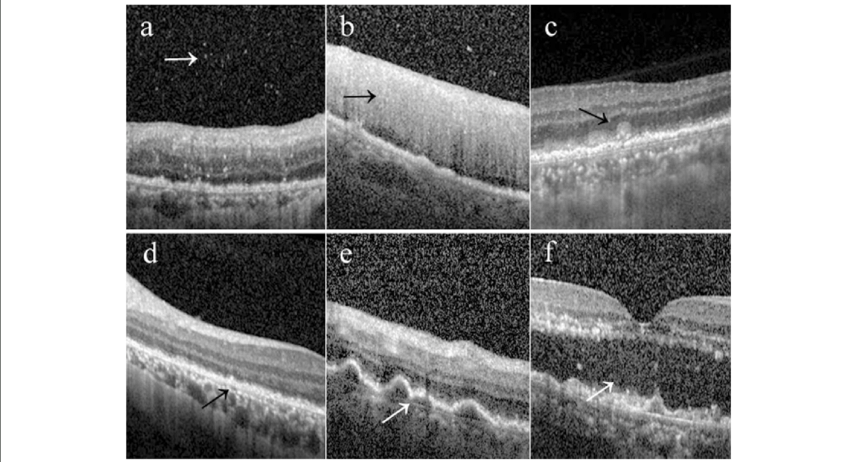
網膜浸潤部位では肥厚した網膜の内部構造は不明瞭となり、特異性が高い所見は得られない。高深達OCTでは網膜下に浸潤病変が同定でき、健常網膜との境界付近に網膜色素上皮内または上下に境界明瞭の、円形または不整形病変を認める。
3.眼底自発蛍光
網膜下病変は、眼底自発蛍光でしばしば高自発蛍光を呈する。自然経過または治療介入により消退すると網膜色素上皮の萎縮を生じ、それにより同部位は低自発蛍光となる。また、検眼鏡的に網膜病変が明らかなでない部位においても、多発性に斑状高自発蛍光を認めることがある。網膜浸潤部位は低自発蛍光だが、その辺縁部で多発性の斑状過自発蛍光を認める。過自発蛍光は、OCTのRPE上の結節性の過反射斑と対応する。

4.蛍光眼底造影検査(FA)
FAでは、黄白色病変に一致してリンパ腫細胞の網膜色素上皮下浸潤による低蛍光領域や、網膜色素上皮細胞障害によるwindow defectによる過蛍光領域を認める。
5.IA
病変部位は低蛍光となるが、早期では限局性、類円形の低蛍光領域として描出され、後期では徐々に拡大がみられる。
6.組織診断
細胞診は40~50%で、セルブロック法は80~90%診断可能である。よって、高齢者でも診断的硝子体手術を施行する。
7.その他検査
サイトカイン濃度測定(82~92%、眼内液IL-10の濃度上昇あるいはIL-10/IL-6濃度比1以上)、遺伝子再構成(80~100%、免疫グロブリンあるいはTCR遺伝子のモノクロナリティ検出)、フローサイトメトリー(71%)などを補助診断として利用することがある。また、頭部MRIを行うと眼症状出現時に16~34%に脳病変があるとされる。さらに、下記の予後で記した通り、CNSリンパ腫を発症しうるため、6カ月に1回はMRIを撮像することが望ましい。
網膜硝子体リンパ腫の治療
1.眼局所化学療法
メトトレキサート(MTX)やリツキシマブの硝子体注射を行う。
新規化学療法として下記4種類がある。
- BTK阻害薬:イムブルビカ、ベレキシブル(日本で保険適応)
- 免疫調整薬:レブラミド
- アルキル化薬:テモゾロミド
- 免疫チェックポイント阻害薬:オブジーボ
これらは中枢神経系リンパ腫にも同様に用いられる。
2.全身化学療法
CNSリンパ腫に対する治療、あるいはCNSリンパ腫発症予防目的として、MTX大量療法(HD-MTX)を基盤とした化学療法を行う。
3.放射線療法
眼局所あるいは全脳照射を行う。
4.自己造血幹細胞移植(ASCT)
これは若年者が対象となる。
ただし、これら治療方法は副作用が強く、神経毒性や腎毒性などを生じうる。また、再発もあるため、患者背景を考慮して治療を行う必要がある。
網膜硝子体リンパ腫の予後
5年生存率は約60%で、数年以内に60~90%が生命予後に直結する中枢神経系悪性リンパ腫(CNSリンパ腫)を発症する。
参考文献
- 網膜硝子体case20study
- 第74回日本臨床眼科学会シンポジウム6強度近視による失明予防に向けて
- あたらしい眼科37(1):23~32、2020
- 眼科学第2版
- あたらしい眼科 vol.42 No.4 2025
- Fundus autofluorescence patterns in primary intraocular lymphoma
関連記事








