もくじ
円錐角膜とは
角膜中央あるいは傍中央部の実質が透明なまま菲薄化し、角膜中央が円錐状に前方突出することで、円錐状になる疾患である。角膜実質が菲薄化し、脆弱化すると角膜が歪む。そして、角膜形状異常が生じ、強度の近視性乱視と不正乱視が生じ、視機能が障害される。
原因は不明で、喘息・アトピー性皮膚炎・アレルギー性結膜炎などアレルギー疾患を合併する症例や目を擦る習慣がある場合が多い。そのため慢性炎症が関与しているとも言われている。
円錐角膜が進行しやすい症例
- 10歳代の若年者の円錐角膜症例
- 頻繁に眼をこする症例
- 重度のアレルギー性結膜疾患(春季カタル、アトピー性角結膜炎など)
また、気管支喘息、睡眠時無呼吸症候群、Down症候群、Ehles-Danlos症候群、Duane症候群、Crouzon 病、Marfan症候群、Turner症候群、先天性股関節異形成、眼歯指症候群、リーガー(Rieger症候群)、Apert症候群などに合併するすることもある。
欧米の報告で50~230人/10万人、日本の1980年代の報告では 約1人/1万人と、日本人に多くなっている。ただし、疑い例も含めると日本人の約100人に1人の有病率であるという報告もある。
男性に多く、思春期〜青年期に発症する。30歳頃になると進行しない、あるいは緩徐になりやがて停止することが多い。通常両眼性であるが、重症度に左右差があることが多く、片眼性のこともある。多くは非遺伝性であるが、約6%は遺伝性に発症する。
円錐角膜の検査
1.細隙灯顕微鏡
下記の所見を認める。
- 角膜中央実質の菲薄化、前方突出

- Fleisher輪:特徴的所見。円錐の基底部上皮下にヘモジデリン沈着を認める。
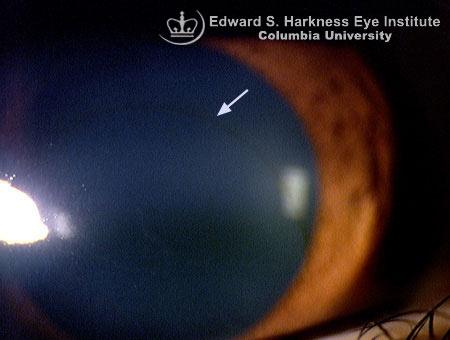
- Vogt’s striae(フォークト線条): 特徴的所見。 円錐頂点を中心に上皮下の実質浅層に網目状〜斑状の混濁が見られる。
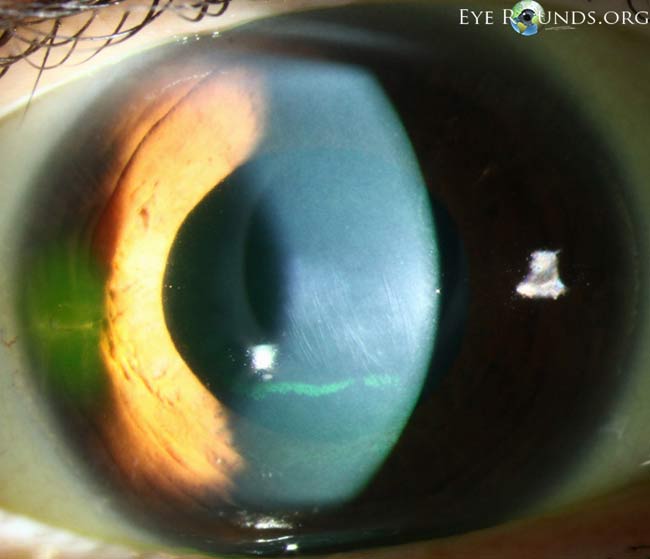
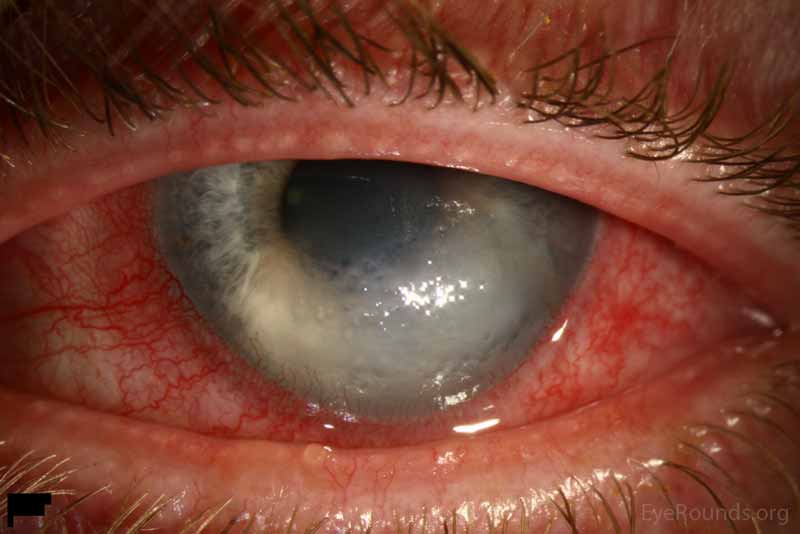
- 急性角膜水腫:Descemet膜が破裂すると、前房とのバリアが破綻し角膜実質に房水が流れ込み実質の浮腫が生じる。
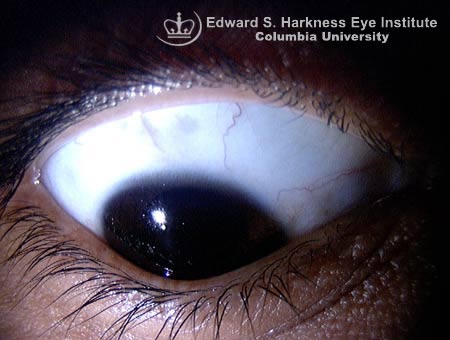
- マンソン徴候:下方視した際に円錐頂点が下眼瞼縁を押し出すことによる眼瞼縁の変形。
2.ケラトメータ
角膜曲率半径が小さくなり、左右差が増大する。
3.角膜形状解析
角膜屈折力のカラーコードマップで局所的急峻化とそれに伴うパターン非対称、中央と周辺の屈折力の差の増大が見られる。
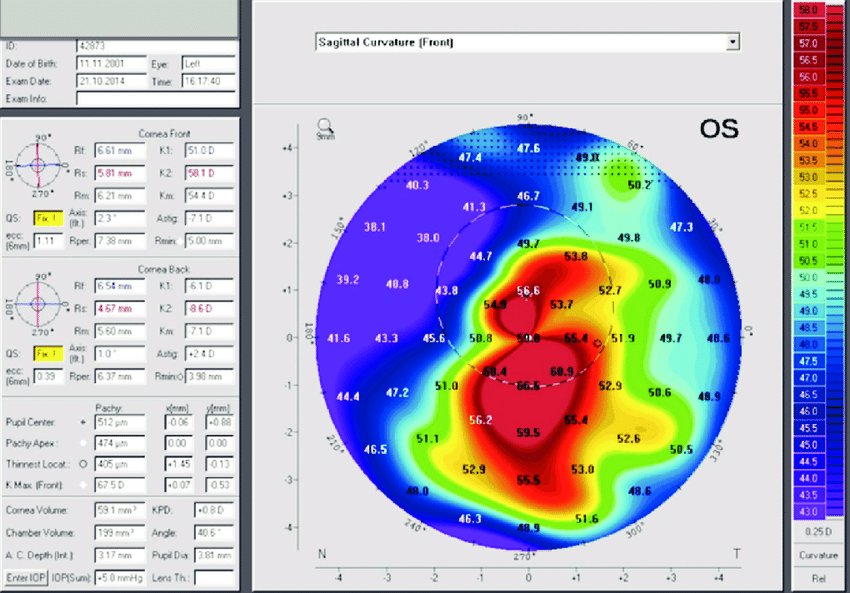
4.角膜前後面のエレベーションマップ
島状の前方突出を示す。
5.角膜厚マップ
菲薄部位が中央から偏心する。
6.波面収差解析
高次収差が増加(特に垂直コマ収差の増加)する。
7.前眼部OCT
角膜の断面形状が撮影できるため、角膜前面と後面の解析が可能となる。
- 角膜前面の局所的な急峻化と非対称性な乱視である不正乱視
- 角膜後面の局所的な前方突出
- 同部位の菲薄化
Descemet膜破裂とは
先天緑内障、分娩時外傷や円錐角膜の重症例に生じる。急激な眼内圧上昇や、鉗子や散瞳による角膜の圧迫によりDescemet膜の弾性を超えるとDescemet膜破裂を生じることがある。破裂部位では前房水が角膜内に入り、実質および上皮浮腫を生じる。
通常であれば破裂部位の走行は不規則だが、鉗子によるDescemet膜破裂は垂直あるいは斜めに走行する帯状の形を取ることがほとんどである。また、Descemet膜破裂部位はHaab’s striaeという角膜後面に隆起した線状の瘢痕を残す。
円錐角膜が進行すると角膜中央部付近が突出し、これに伴ってDescemet膜も伸びる。これが限界を超えると、Descemet膜破裂が起こる。この破裂部位にはバリアがないため、角膜実質および上皮浮腫が生じ、これを急性水腫という。1-2カ月で自然治癒するが、治癒後も角膜に瘢痕を残す。
円錐角膜の治療
1.眼鏡あるいはコンタクトレンズ
軽度なら眼鏡、ソフトコンタクトレンズ、ハードコンタクトレンズいずれでも問題ない。角膜不正乱視が強く、眼鏡による矯正不可能ならハードコンタクトレンズを用いる。
ただし、ハードコンタクトレンズ装用により角膜に傷がつき痛みが生じる場合には、ソフトコンタクトレンズの上にハードコンタクトレンズを乗せる方法(piggyback法)を行うことがある。アレルギー疾患のため目をこする頻度が多い場合、点眼加療を積極的に行う。
2.角膜(内)リング (ICRS:Intrastromal Corneal Ring Segments) <保険適応外>
従来は軽度近視の矯正を目的に開発されたものだが、近視矯正効果が-4D程度までに限られることによりあまり普及しなかった。近年は円錐角膜にも応用されるようになり、さらに、フェムトセカンドレーザーの開発により、この手技が容易となり普及に拍車がかかった。
傍中心部実質内に2枚のプラスチック製の半円弧状のリングを挿入して、角膜弧の径を大きくすることで中央部を平坦化させる技術である。視力改善が著明に改善することはまれだが、円錐状になった角膜を平坦化させ、乱視等を軽減することが可能になった。また、それに伴うハードコンタクトレンズ装用感の改善がむしろ期待される。
ICRSのメリットは瞳孔領に手を加えないこと、角膜組織の切除を行わないことである。そのため、術後経過が望ましくなった際には、リングを除去することでほぼ術前の状態に戻すことができる。
ICRSの性状
ICRSはPMMA(ポリメチルメタクリレート)でできており、弧状の形態を持つ。効果を左右する因子としては下記が挙げられる。
- リング断面の形状と太さ
- リングの長さ
- リング挿入一の瞳孔中心からの距離
→一般的にリングが太く、長く、中心からの距離が近いほど効果が強くなる。
適応(適している方)
- 21歳以上
- コンタクトレンズやメガネで十分な視力が出ない
- 円錐角(軽度~中等症)/ペルシード角膜変性症/レーシック術後角膜拡張症
- 角膜リング挿入部位の角膜厚が450μm(中心角膜厚の80%)以上
禁忌(適していない人)
- リング挿入部位の角膜厚450μm未満
- 角膜中央部の高度の角膜混濁
- 円錐角膜の急性水腫
- 再発性角膜びらんや角膜ジストロフィなど眼疾患の既往
- 膠原病、自己免疫疾患、免疫不全症の患者
- 妊娠中、授乳中
手術の流れ
- 点眼麻酔を行う。
- 直径6~7㎜の部位、角膜表面から400μm程度の深さ(挿入部位の角膜厚の約70~80%の深さ)にイントラレースフェムトセカンドレーザーでトンネルを作成する。
- 挿入一から90度離れた部位でトンネルにつながる垂直切開を作製し、Y字型のスパーテルでトンネルへの入り口を確認してから角膜リングを挿入する。
- 創口を10-0ナイロン糸で1針縫合する。
- MUSCL(保護用ソフトコンタクトレンズ)を装用して終了する。
- 術後は抗菌薬とステロイド点眼を使用し、術後2,3週間程度で縫合部の抜糸を行う。
術中及び術後合併症
フェムトセカンドレーザーの使用により、術中合併症は減ったが、トンネル作製時に稀に前房内への穿孔がある。その場合は手術を終了して浮腫の消退を確認し、より浅い位置にトンネル作製を行う。
術後合併症で最も多いのはリング周辺のdeposit沈着である。リングがトンネル内で移動して位置が変わることもあるが、これらは経過観察で問題ないことがほとんどである。リングが脱出して、トンネルの位置が浅い場合にはリングの抜去を行う。
視機能に関連した合併症には、グレア・ハローが挙げられる。角膜中央部に近い位置に挿入するほど矯正効果が高いが、その分、グレア・ハローを訴える頻度も高くなる。その他にも稀ではあるが、感染、血管新生、角膜菲薄化などが報告されている。
3.角膜クロスリンキング(CXL)<保険適用外>
ドイツのSeilerらが開発した方法 で、円錐角膜の進行予防目的に行われる治療方法である。現在、円錐角膜を効果的に抑制することが唯一証明されている。角膜にリボフラビン(ビタミンB2)を点眼して浸透させながら紫外線(UVA:365nm)を30分間程度照射する。角膜実質のコラーゲン線維の架橋を強くし角膜の強度を上げる。
角膜が少し平坦化するため、術後1年で1D程度近視が軽減することもある。円錐角膜で角膜が非常に薄くなると、この治療を行うことができない。また、 角膜形状や視力を改善することはほとんど期待できない。
適応
- 年齢14歳以上
- 進行性円錐角膜
- ペルーシド角膜変性症
- 医原性角膜拡張症
- 上皮切除後の角膜最薄厚が400μm以上 (角膜内皮保護のため)
進行性円錐角膜とは
- 角膜の最大屈折力(Steepest K)が1.0D以上増加
- 自覚屈折検査での乱視度数が1.0D以上増加
- 自覚屈折検査での等価球面度数が1.0D以上増加
- ハードコンタクトレンズの後面工学部曲率半径(ベースカーブ)が0.1㎜以上減少
→直近2年以内に①―④の1項目以上を満たすものを進行と定義
禁忌
- 上皮切除後、膨潤状態でも角膜厚400μm未満
- 上皮の修復異常
- 放射状角膜切開術(RK)手術後
- 角膜融解
- アレルギーを含む活動性の前眼部炎症
- 妊娠中、授乳中
- 角膜内皮細胞密度2000個/mm2未満
慎重決定
角膜ヘルペス既往、角膜瘢痕、糖尿病、自己免疫疾患、感染性角膜炎のリスクが高い症例など。
手術の流れ
1.標準法(ドレスデン法)
標準法は容易だが、時間が長くかかることと、上皮を掻爬するために痛みがあることが難点である。術後上皮治癒には3-4日かかる。
術直後はステロイド点眼、広域抗菌薬の点眼を用いる。非ステロイド性抗炎症薬は上皮治癒の遅延や角膜融解の角膜融解の可能性があるため処方しない。抗菌薬点眼は上皮が治癒したら中止する。ベタメタゾンリン酸エステルナトリウム点眼は1-2週間でフルオロメトロンなどの低力価ステロイド点眼薬に変更し、漸減しながら1カ月程度で終了とする。
最初の1年間で90%以上の症例で進行停止効果と矯正視力の改善が報告されている。未成年に対しては効果が弱い可能性もあるが、それでも8割程度の症例で進行停止効果がある。
標準法(ドレスデン法)の手順
- 角膜上皮掻爬:角膜中央部の上皮を直径7~8㎜剥離する。
- リボフラビン点眼:0.1%リボフラビン溶液を2分ごとに合計10~20分間点眼し、角膜全層に到達していることを確認する。
- 紫外線照射:375nmの長波長紫外線を3.0mW/cm²強度で30分間照射する。
2.高速照射法(accelerated CXL)
紫外線などの光エネルギーは、強度と時間の積で表される。この原理を利用して紫外線強度を上げることにより、照射時間を短縮した方法が高速照射法という。ただし、CXLでは酸素を消費するので、紫外線強度を45.0mW/cm²以上にすると架橋効果が低下する。
3.経上皮照射法(transepithelial CXL)
上皮掻爬をしないで行うCXLで、リボフラビン点眼液に、塩化ベンザルコニウムやエチレンジアミン四酢酸(EDTA)などで上皮細胞間のタイトジャンクションを弱めることでリボフラビンを実質に浸透させる。標準法よりも術後の痛みが少なく、感染症の頻度が低いといった利点がある。
4.カスタム照射法
円錐角膜の角膜形状に合わせて、最も突出している部分に強く紫外線を照射し、その周辺に強度を弱めた紫外線を照射することで、突出部分を平坦にする照射法だが、まだエビデンスが少ない。
術後合併症
1.術後早期(数日~1週間)
A.上皮治癒遷延
頻度は稀。治療用コンタクトレンズ、ドライアイ治療を行う。
B.感染(細菌・真菌性)
頻度は稀。強い毛様充血、前房内炎症、細胞浸潤などを認める。治療は感受性のある抗菌薬投与を行う。
C.無菌性炎症
頻度は7.6%。上皮掻爬縁に沿った白っぽい上皮下細胞浸潤、毛様充血は感染より弱い。治療はステロイド点眼や全身投与を行う。
2.術後1~3カ月
Haze(浅層~中層の角膜実質に微細な混濁)、Demarcation line(Hazeのある層と透明な深層との間の境界線)はほぼ全例に認めるが、3~6カ月で自然治癒する。視機能にほとんど影響しないことが多い。
3.術後6カ月以降
実質深層混濁を3.0%に認め、中央から傍中央部の実質深層に混濁と平坦化を認める。
4.術後1年以降
持続性平坦化を認めることがある。
様々な方法があるが、少なくとも標準法においては円錐角膜の進行抑制効果が十分にあることが示されている。ほぼ全ての報告で、CXLの施行後90%以上の症例で円錐角膜の進行が停止したとされている。また、ほとんどの報告では、裸眼視力、矯正視力の改善も認められた。ただし、年齢が若い、アトピー性皮膚炎を伴うもの、頻繁に眼をこする場合はCXL施行後も進行が認められるとした報告が多い。
4.角膜移植 <海外からの輸入角膜は保険適用外、国内の角膜は保険適用>
ハードコンタクトレンズで矯正困難(矯正視力0.3以下)な場合は角膜移植を検討する。角膜移植前にフェムトセカンドレーザーで角膜トンネルを作製し、角膜リングを挿入する手術も行われている。日本の角膜移植手術数のうち、約3.7~20%が重度の円錐角膜に対する角膜移植である。
- 急性角膜水腫(+)→全層角膜移植(PKP)が多い。術後1ヶ月程度は圧迫眼帯、必要に応じてダイアモックスを内服する。実質が瘢痕化したらコンタクトレンズ処方。
- 急性角膜水腫(-)→深部層状角膜移植(DALK)が多い。
※術後に不可逆性散瞳を生じることがある。
全層角膜移植のメリット・デメリット
本人の角膜と移植した角膜の層間に濁りが生じず、手術後の視力の向上が良好である。しかし、 深層表層角膜移植よりも手術中の合併症や手術後の拒絶反応などの危険性が高まる。
深層層状角膜移植のメリット・デメリット
本人の角膜内層部分を残して移植をするため、手術中の合併症や手術後の拒絶反応は少ない。角膜の内層は0.02mm程度と非常に薄いため、角膜内層を残すのは大変難しい。そのため、手術の時間もかかり、高度な技術が必要となる。
5.有水晶体眼内レンズ
円錐角膜に対するエキシマレーザーを用いた屈折矯正手術は近年まで禁忌とされていたが、2019年に改訂されたガイドラインでは、矯正視力が良好で非進行例の円錐角膜における屈折矯正手術は「実施に慎重を要するもの」とされている。
その中でも有水晶体眼内レンズは多くの報告によって、適応とレンズの選択を十分に行えば、安全性、裸眼視力改善効果が良好であることが示されている。ただし、非進行性であることの見極めが重要であり、また収差に関連する視機能の不良は解決されないことに留意が必要である。
円錐角膜の重症度と治療
円錐角膜が軽度であれば、自覚症状がほとんどない場合もあるが、中等度以上になると強い乱視のために眼鏡矯正視力が不良になり、ハードコンタクトレンズによる矯正が必要になる。
重度になると急性角膜水腫をおこしていっかせいの角膜浮腫と視力低下をきたすことがある。水腫後に瘢痕形成があったり、ハードコンタクトレンズによる矯正困難であったりする場合には角膜移植が行われる。
円錐角膜の予後
90%以上は既製品のコンタクトレンズ装用可能だが、中等度以上から既製品ではなくオーダーメイドする必要がある。角膜移植の予後は一般に良好とされる。急性角膜水腫は多くの場合は数カ月で自然治癒するが、角膜に瘢痕を残すこともある。
参考文献
- 慶応義塾大学病院KOMPASのHP
- 多根記念病院HP
- 難病情報センターHP
- 細隙灯顕微鏡用語活用アトラス事典
- 今日の眼疾患治療指針第3版
- 眼科学第2版
- あたらしい眼科Vol37,No12,2020
- 進行性円錐角膜に対する角膜クロスリンキング治療(円錐角膜研究会角膜クロスリンキングの手引き作成委員会)
- あたらしい眼科 vol.42 No.2 2025
関連記事


