もくじ
網膜色素線条(AS)とは
網膜色素線条(AS ; angoid streaks)は全身の弾性繊維変性による疾患で、Bruch膜の弾性線維の変性・断裂によって視神経乳頭から放射状、ヒトデ状に伸びる黒褐色あるいは灰褐色の色素線条という特徴的な眼底所見を呈する。
色素線条が黄斑部に及ぶと断裂したBruch膜から脈絡膜新生血管(CNV、頻度は42〜86%で中心窩鼻側に多い)が生じ、両眼性でが多く、高度な視力低下、中心暗点を生じることが多い。通常は中年期(40歳以降の男女)に発症し、いったんCNVが発症すると治療に抵抗し、再発を繰り返すことが多い。
網膜色素上皮上に新生血管が位置するtype2 CNVが多いが、新生血管が網膜色素上皮下にとどまるtype1 CNVやポリープ状脈絡膜血管症の発症、またそれらへのtype2 CNVの合併も報告されている。ASの色素線条が長いほどCNVの合併率が上がり、type2 CNVは色素線条の部位に発生することが多い。
網膜色素線条(AS)の病態
弾性線維の脆弱化を生じ、Bruch膜の断裂、さらには網膜色素上皮の萎縮を生じる。
網膜色素線条(AS)を発症する疾患
- 弾性線維性仮性黄色腫(PXE)⇒特に高率に合併し、合併した場合はGronbland-Strandberg症候群という
Gronbland-Strandberg症候群とは
側頸部や腋窩、肘、膝下などの関節屈曲、さらには腹部などの皮膚に黄色の扁平な丘疹が多発癒合して、萎びたミカンのような外観をとる。
PXE患者の平均死亡年齢は77.1歳であり、日本人の平均寿命である84.6歳よりも有意に短い。PXE患者は虚血性心疾患や脳梗塞、消化管出血といった致死的合併症を併発するため、PXEを早期に診断し、全身スクリーニングを行うことは生命予後の改善のために重要である。
- Paget病
- 鎌状赤血球性貧血
- 老人性弾性線維変性症
- Ehlers-Danlos症候群
網膜色素線条(AS)の所見
1.眼底所見
- 視神経乳頭から放射状、ヒトデ状に伸びる黒褐色あるいは灰褐色の色素線条
- 梨地状眼底(後極~中間周辺部にかけて広範囲に黄白色点状所見)
- Crystalline body(乳頭周囲から中間周辺部にかけて)
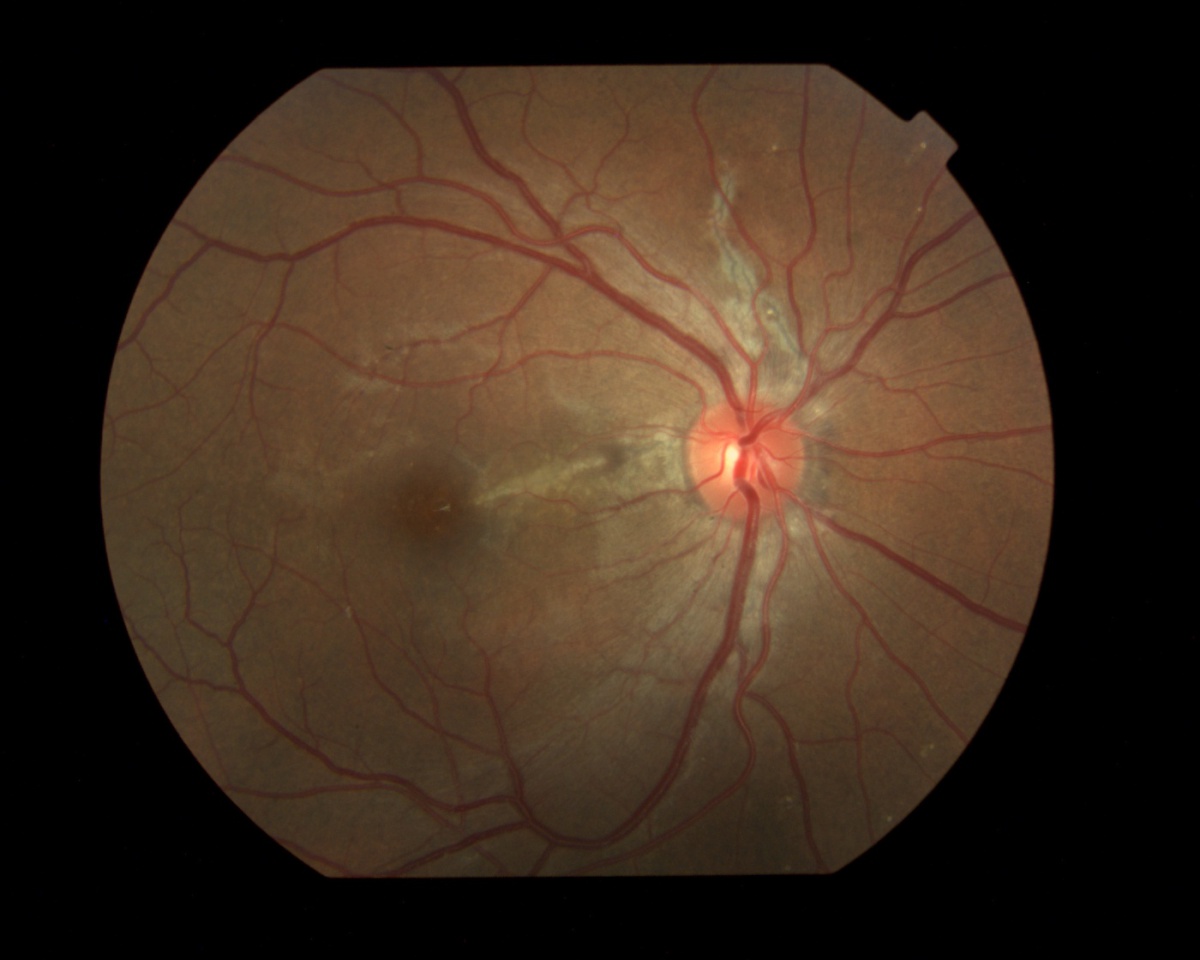
2.蛍光眼底造影検査(FA)
造影早期は色素線条に一致して過蛍光(window defect)で、後期には組織染による過蛍光を示すことが多い。色素線条内の色素沈着部はblockによる低蛍光を示す。CNVはclassic CNVを呈することが多い。
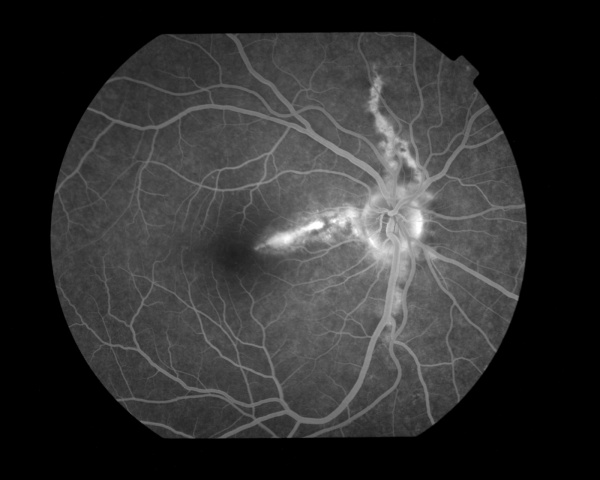
3.インドシアニングリーン蛍光造影(IA)
造影早期は不明瞭で、後期には明瞭な過蛍光を示すことが多い。FAよりもIAの方が色素線条は観察されやすい。
4.光干渉断層計(OCT)
網膜色素上皮の隆起やBruch膜の断裂を認めることがある。また、扁平なCNVが横に広がって進行していく症例が多い。CNV+ならType2のCNVが多い。ASに伴うCNVではouter retinal tubulationが見られることがあり、特にBruch膜の波うちが特徴的に観察される。
活動性が高い時期は、網膜下フィブリン様の析出物、網膜下出血、網膜浮腫をしばしば認める。活動性が低下すると、CNVは境界明瞭になり、輝度も高くなる。その点では経過観察に有用と考えられる。
5.眼底自発蛍光(FAF)
他の検査よりも広範な網膜色素上皮の障害を検出できるとされる。色素線条に一致して低蛍光となり、梨地状眼底は淡い蛍光として観察されることが多い。
網膜色素線条(AS)の診断基準
A.診断項目
① 皮膚病変がある
② 皮膚病理検査で弾性線維石灰化を伴う変性がある
③ 網膜血管線条(色素線条)がある
④ ABCC6遺伝子変異がある
B.診断
I.Definite:①または②かつ③
II.Possible:①または②のみ、または③のみ
注意:
1)II「Possible」に④遺伝子変異を証明できた場合はDefiniteとする。
2)以下の疾患を完全に除外できること。
類似皮膚症状を呈するもの:PXE-like papillary dermal elastolysis、Wilson病に対するD-penicillamine内服
網膜色素線条を呈するもの:骨パジェット(Paget)病、鎌状赤血球症、エーラス・ダンロス(Ehlers-Danlos)症候群、鉛中毒、外傷
脈絡膜新生血管を生じるもの:加齢黄斑変性、変性近視
消化管粘膜病変を呈するもの:胃・十二指腸潰瘍
網膜色素線条(AS)の治療と予後
ASに伴うCNVはAMDより若年で発症し、黄斑外に発症しても比較的短期間に黄斑部まで進展することが多い。現時点では確立された抗VEGF薬の投与方法はないが、type1 CNVと比較してtype2 CNVの視力予後は不良である。治療が奏効しても再発が多い。網膜色素線条に対する治療は存在しないが、CNVに対しては加療を行う。
しかし、Bruch膜が脆弱であるため、レーザー光凝固では新生血管は再発を繰り返し悪化することが多い。また、光線力学的療法(PDT)も同様に悪化を繰り返すことが多い。一方で、抗VEGF薬の硝子体内投与が治療として最も多く用いられ、初期症例で、中心窩にCNVが及ばず抑制できれば良好な視力維持が可能となるケースもある。
なお、抗VEGF/抗アンジオポエチン-2ヒト化二重特異性モノクローナル抗体であるファリシマブのASに伴うCNVへの適応拡大が、国内第III相臨床試験(NIHONBASHI試験)を経て2025年5月に承認された。
参考文献
- 黄斑疾患診療AtoZ
- 今日の眼疾患治療指針第3版
- 眼科学第2版
- 弾性線維性仮性黄色腫診療ガイドライン2017年版
- Epidemiology of Angioid Streaks and Pseudoxanthoma Elasticum (2011–2020)
- The time course changes of choroidal neovascularization in angioid streaks
- ANGIOID STREAKS: A Comprehensive Review From Pathophysiology to Treatment
- The Extent of Angioid Streaks Correlates With Macular Degeneration in Pseudoxanthoma Elasticum
- Long-Term Effect of Anti-Vascular Endothelial Growth Factor (Anti-VEGF) Injections in Choroidal Neovascularization Secondary to Angioid Streaks
- Long-term functional, anatomical outcome, and qualitative analysis by OCTA, as a predictor of disease recurrences in patients with choroidal neovascularization secondary to angioid streaks
関連記事


