もくじ
サルコイドーシスとは
原因不明の肉芽腫性炎症疾患で、非乾酪性類上皮細胞肉芽腫が肺、リンパ節、筋肉、心臓、眼など、多臓器に生じる疾患である。肉芽腫は単球系貪食細胞とリンパ球から構成される。近年日本における非感染性ぶどう膜炎の原因疾患の第一位で、罹患率は10万人あたり1.01人で、女性にやや多かった。発症年齢の分布は二峰性で、第1ピークが20~35歳程度、第2のピークが60~64歳であった。
冒頭でサルコイドーシスは“原因不明の肉芽腫性炎症疾患“と述べたが、最近では「Propionibacterium acnesによる感染が発症に関与しているのでは」と注目を集めている。また、家族内発症例があり、多数の遺伝子素因が見つかっており、多因子疾患の可能性が高いとされている。感受性遺伝子検査ではHLA-DR3,DR5,DR6,DR8が共通して持つ、DRB1遺伝子が関与していると考えられている。
妊娠とサルコイドーシス
妊娠中は症状が改善ないし安定化するが、出産後に増悪しやすいとする報告がある。
Sarcoidosis and pregnancy: a review with results of a retrospective survey
サルコイドーシスの臨床像
発見時の自覚症状は眼症状が多く(50-80%程度)、90%以上が両眼性である。下記の眼症状を認めることが多い。
- 視力低下
- 霧視
- 羞明
- 飛蚊症
このように、何らかの自覚症状を認める割合は6~7割程度とされる。残りの3~4割は自覚症状がなく、胸部X線で異常を指摘される。その他にも、咳嗽、呼吸困難などの呼吸器症状、皮疹、結節性紅斑などの皮膚症状のほか、全身倦怠感、発熱、関節痛などがみられることもある。
また、サルコイドーシスは非常に多彩な全身所見を呈するが、胸部病変が70~90%と高頻度に認められ、特に、両側肺門部リンパ節腫脹(BHL)が最も多いとされる。胸部病変の次に多いのが眼所見で、次いで皮膚病変とされる。ときにサルコイドーシスで死亡する例もあるが、その死亡原因の第一位は心臓病変とされる。
隅角結節(眼圧上昇の原因となる)とテント状周辺虹彩前癒着(PAS)はサルコイドーシスに特異性が高い疾患とされる。特に隅角結節は特異度98%と報告がある。隅角結節は房水の流れを阻害して眼圧上昇に寄与する。ただし、炎症が収まれば結節は消退する。しかし、隅角結節によるPASが原因で、炎症消退後も眼圧上昇を認めることがある。また、30~40%に白内障、緑内障を認める。
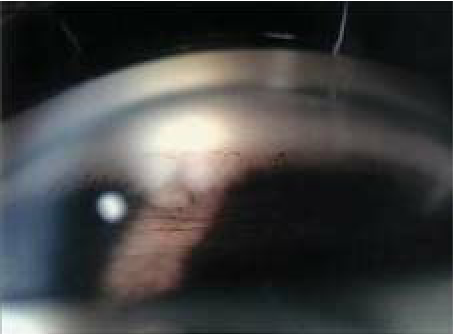
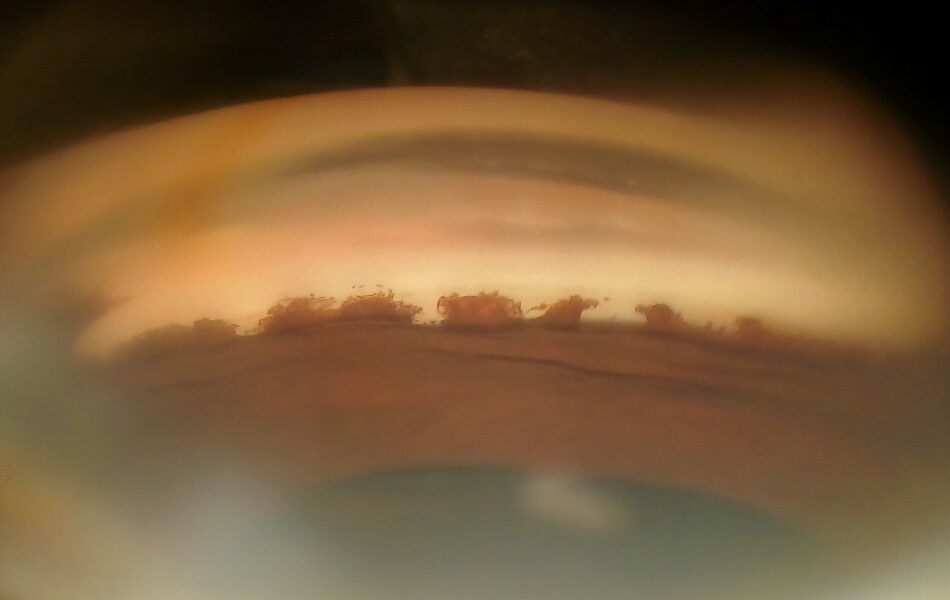
サルコイドーシスの眼病変
- 前眼部:豚脂様角膜後面沈着物(KPs)、前房内炎症細胞、虹彩結節(Koeppe結節:瞳孔縁、Busacca結節:虹彩面上)、虹彩後癒着、隅角結節、テント状周辺虹彩前癒着(PAS)、台形状PAS、白内障
- 硝子体:雪玉状混濁、真珠の首飾り様(数珠状)混濁、びまん性微塵状混濁、雪玉状混濁、硝子体出血
- 眼底:網膜血管周囲炎、網膜血管周囲結節、網脈絡膜滲出斑、嚢胞様黄斑浮腫(CME)、多発性ろう様網脈絡膜滲出斑(candle-wax dripping)、網膜静脈白鞘化、視神経乳頭肉芽腫、視神経乳頭腫脹、脈絡膜肉芽腫、緑内障
脈絡膜に腫瘤を生じるのはサルコイドーシス以外に脈絡膜結核腫がある。サルコイドーシスの肉芽腫は小型で後極に多発するのに対し、脈絡膜結核腫の場合は中~大型の孤立性で網膜下液を伴うことが多いとされる。
- 外眼部:乾性角結膜炎、上強膜炎、涙腺腫脹、眼瞼腫瘤、結膜濾胞、顔面神経麻痺
- OCT:脈絡膜内に濃い低輝度病変が網膜色素上皮を持ち上げるように隆起して描出される。また、多発性ろう様網脈絡膜滲出斑は多数の塊状の高反射病変が網膜内に存在するのを確認できる。
- FA:後極から周辺部にわたり広範囲で網膜血管からの蛍光漏出や、静脈血管壁の染色がみられる。多発性ろう様網脈絡膜滲出はwindow defectにより過蛍光を示す。CMEは花弁状過蛍光として描出される。脈絡膜肉芽腫は過蛍光を示す。
- IA:脈絡膜肉芽腫による多数の低蛍光病変が描出され、それらは初期相から後期相まで低蛍光である。CMEはIAで描出されない。脈絡膜肉芽腫は低蛍光を示す。
サルコイドーシスの診断基準





日本サルコイドーシス/肉芽種性疾患学会の『サルコイドーシス診療の手引き2018』
サルコイドーシスの重症度分類
<重症度分類>
重症度IIIとIVを公費助成の対象とする。
次の3項目によるスコアで判定する。
1.臓器病変数
1又は2臓器病変 1
3臓器病変以上 2
(ただし、心臓病変があれば、2とする)
2.治療の必要性(全身ステロイド薬、免疫抑制薬)
治療なし 0
必要性はあるが治療なし 1
治療予定又は治療あり 2
3.サルコイドーシスに関連した各種臓器の身体障害の認定の程度
身体障害なし 0
身体障害3級又は4級 1
身体障害1級又は2級 2
合計スコアによる判定
合計スコア 1 重症度 I
合計スコア 2 重症度 II
合計スコア 3又は4 重症度 III
合計スコア 5又は6 重症度 IV
眼窩サルコイドーシス
亜急性から慢性に発症する眼球突出や眼瞼腫脹があり、眼窩画像検査でびまん性病変や腫瘤性病変を認める。しかし、その他臓器にサルコイドーシスを示唆する所見が乏しい。これを眼窩サルコイドーシスと言う。自然治癒する場合もあれば、慢性・進行性の経過をたどる症例もある。
サルコイドーシスの治療と予後
サルコイドーシスの症例の28~70%は自然治癒することが知られており、この場合2年以内に病変が消失することが多い。多くがステロイドの全身投与が不要で、視力予後が良いとされる。最終視力は0.5未満が17%、0.1未満が6%であり、その原因は黄斑変性、網膜前膜、嚢胞様黄斑浮腫、続発緑内障とされる。
1.薬物治療
原則としてぶどう膜炎の治療を行う。ステロイド局所投与(炎症に対して)と散瞳薬(虹彩後癒着予防)で治療を開始するが、局所治療で改善が得られない場合は全身治療が適応となる。サルコイドーシスは比較的ステロイドへの反応性がよい疾患だが、慢性に経過することが多いためステロイドの副作用に留意する必要がある。
A.局所治療
- 軽症~中等度の前眼部炎症→ステロイド点眼(リンデロン1日4回)+散瞳薬点眼(ミドリンP1日3回)
- 中等度以上の前眼部炎症(特にCMEや硝子体混濁、網脈絡膜炎がある場合)→上記+ステロイド局所注射
ステロイド局所注射:ケナコルトーA®(トリアムシノロンアセトニド)20-40㎎Tenon嚢下注射、特に4㎎硝子体注射を行う。眼圧の上昇、白内障進行、眼瞼下垂、眼内炎などには注意する。高齢者、糖尿病など全身疾患のためステロイド内服が好ましくない場合に積極的に選択される。効果のピークは注射から約1か月後であり、約3カ月程度の有効性を期待できる。上方からの注射で眼瞼下垂が生じることがあり、耳側下方から行うと良い。
B.全身治療
ステロイドの全身投与は自然治癒を遷延させる危険性とステロイド導入の必要な症例では、ステロイドの離脱が困難な危険性があり、ステロイドの全身投与は極力避けることが原則とされる。一般的にステロイドの全身投与の適応は下記の通りとされる。
- 心病変
- 神経病変
- 局所治療抵抗性の眼病変
- 重篤な前眼部炎症
- 重症の虹彩毛様体炎
- 隅角または虹彩結節が大きい
- 多数あるいは虹彩上に新生血管を伴う
- 高度の硝子体混濁
- 広範な滲出性網脈絡膜炎および網膜血管炎
- 網膜無血管野を伴わない網膜あるいは視神経乳頭新生血管
- CME
- 視神経乳頭浮腫、肉芽腫
- 脈絡膜肉芽腫
- 高Ca血症
具体的なステロイド投与方法は第一選択がプレドニゾロンの経口投与である。
- 初期:30~40㎎/日、連日あるいは60㎎隔日投与
- 重症:60㎎/日連日を2週間~1か月、1~2か月投与毎に5~10㎎ずつ減量する。最終的に2.5~5.0㎎/日を1~数か月続けて終了とする。なお、15㎎/日となったときに再燃しやすいので、20㎎/日からの減量は症状など病勢を鑑みて行う。ステロイド以外の薬剤として、メトトレキサート、アザチオプリン、シクロフォスファミド、インフリキシマブなどの有用性が報告されている。
2.手術治療
消炎を確認した後、各眼合併症に対して白内障手術や緑内障手術、硝子体手術などが考慮される。また、虹彩後癒着によるiris bombeで緑内障発作例に対してはレーザー虹彩切開術(LI)や周辺虹彩切除術を選択する。
参考文献
- クオリファイ5全身疾患と眼(専門医のための眼科診療クオリファイ)
- 今日の眼疾患治療指針第3版
- 日本眼科学会専門医制度生涯教育講座[総説86]ぶどう膜炎アップデート2021
- 眼科学第2版
- 日本の眼科2025年1号96巻
- あたらしい眼科 vol.42 No.4 2025
- Clinical and Multimodal Imaging Clues in Differentiating Between Tuberculomas and Sarcoid Choroidal Granulomas
- Sarcoidosis and pregnancy: a review with results of a retrospective survey
- Comparative study of efficacy and safety of pulse versus half-pulse steroid therapy for Vogt-Koyanagi-Harada Disease
- Nationwide survey on the organ-specific prevalence and its interaction with sarcoidosis in Japan
- Sarcoidosis and pregnancy: a review with results of a retrospective survey
関連記事



