虹彩角膜内皮(ICE)症候群とは
後天的に角膜内皮細胞が異常増殖し、隅角や虹彩前面に進展することよって、虹彩委縮、瞳孔偏位、虹彩欠損、虹彩結節が出現する疾患を虹彩角膜内皮(ICE)症候群という。虹彩の萎縮性変化、角膜内皮異常、周辺虹彩前癒着が進行すると、難治性緑内障および角膜混濁を起こす。
臨床的特徴から原発性虹彩萎縮(essential iris atrophy)、Chandler症候群、Cogan-Reese症候群に分類される。とはいえ、重複や移行もあるので厳密に区別しなくても良い。ICE症候群はいずれも片眼性、進行性、非家族性で、共通して角膜内皮異常と虹彩周辺前癒着の特徴をもつ。若年から中年の女性に多い。また、ICE症候群患者の46‐82%が緑内障を発症する。
虹彩角膜内皮(ICE)症候群の診断
下記あれば診断可能とされる。
虹彩角膜内皮症候群の診断のポイント
- 片眼性で角膜や虹彩、隅角に病変を認める。
- 眼圧が上昇している。
- 角膜内皮細胞数の減少と形状の異常を認める。
- 隅角に周辺虹彩前癒着(PAS)を認める。
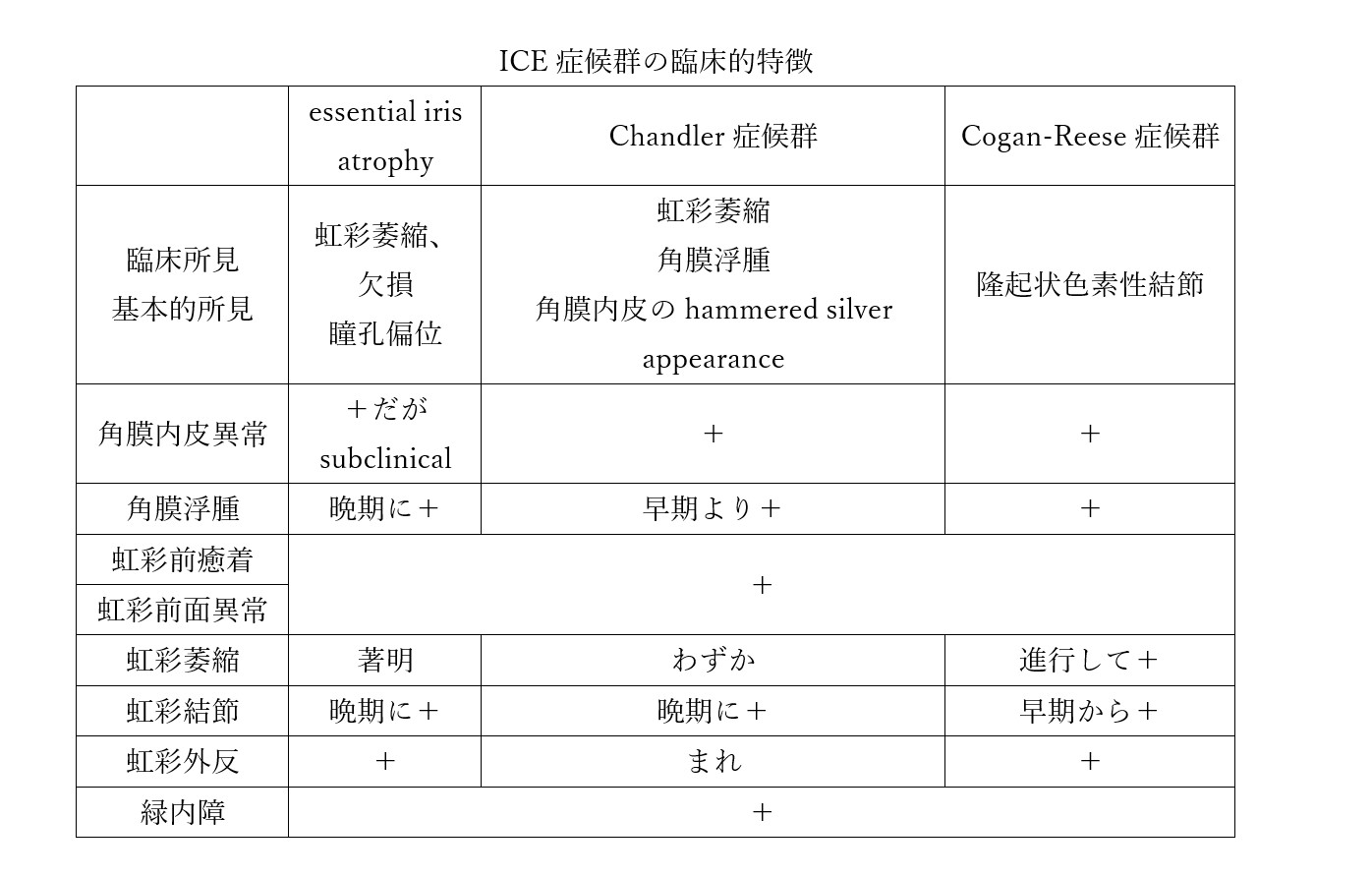
1.原発性虹彩萎縮(Progressive essential iris atrophy)
進行性の虹彩萎縮による虹彩の孔形成と、虹彩組織の萎縮・牽引による瞳孔偏位、ぶどう膜外反を特徴とする。Schwalbe線を越える丈の高いPASが形成され、その方向に瞳孔は偏位する。眼圧上昇は早期からみられ、緑内障の進行が早く、緑内障の合併が最も多い。essential iris atrophyに伴う緑内障は難治性で、早期の手術介入が必要となる。PASの進行により術後の房水流出路が閉塞するリスクは高く、複数回の手術が必要になることも少なくない。
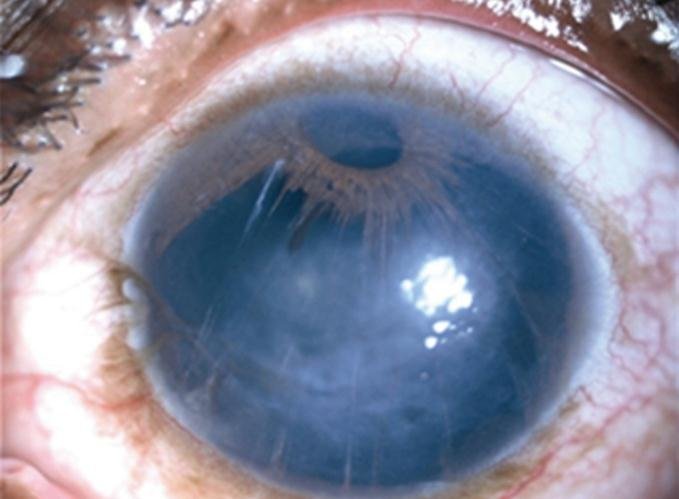
2.Chandler症候群
Chandler症候群ではPASが早期から起こりやすく、PASによる角膜浮腫で霧視、ハローが初期症状として認識される。虹彩の軽度萎縮と角膜内皮の異常・減少(大小不同、異型性が広範囲)を特徴とする。瞳孔には異常が起こりにくい。眼圧上昇が軽度でも角膜浮腫が起こりやすい。
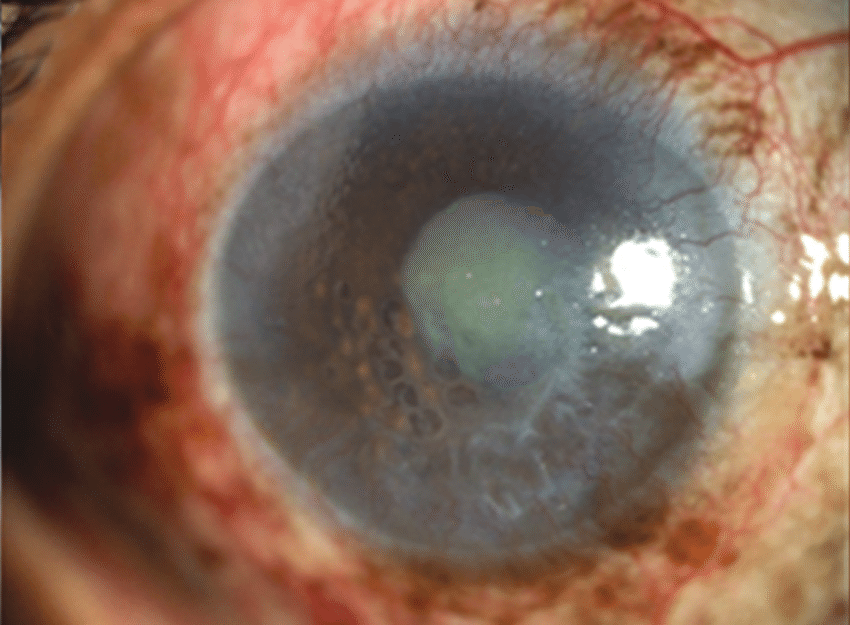
3.Cogan-Reese症候群
ICE症候群の中で最も稀な疾患で、虹彩上の有色素性の小結節隆起性病変や色素沈着など、いくつもの有色素性結節を特徴とする。徐々に周辺虹彩前癒着が生じて緑内障となる。PAS形成に伴い、眼圧上昇が進行する。外科治療としてトラベクレクトミーやロングチューブシャント手術が選択されるが、ICE細胞による房水流出路閉塞が問題になることが多い。報告はほぼ女性に限られる。
虹彩角膜内皮(ICE)症候群の治療
- 角膜浮腫(+)→高張食塩点眼、軟膏、治療用コンタクトレンズを行う。
- 内皮異常が高度 or 角膜浮腫が高度→角膜移植(全層角膜移植、DSAEK)を行う。
- 何度手術しても眼圧コントロールが難しい場合→毛様体破壊術を行う場合があることもある。
※線維柱帯切除術の成功率は低く、近年ではチューブシャント手術が行われるが、その場合でも長期予後は不良とされている。
※全層角膜移植は眼圧予後が悪いため適応例が少ない。
参考文献
- クオリファイ12角膜内皮障害(専門医のための眼科診療クオリファイ)
- 今日の眼疾患治療指針第3版
- 眼科学第2版
- 緑内障診療ガイドライン(第5版)
- あたらしい眼科 vol.42 No.5 2025
- The iridocorneal endothelial syndrome
- Diagnosis and Management of Iridocorneal Endothelial Syndrome
関連記事


症候群.jpg)





