もくじ
トキソプラズマ症とは
トキソプラズマ症はトキソプラズマ原虫が細胞内寄生することにより発症する人畜共通感染症で、ヒトへの感染は妊婦の初感染の際に経胎盤的に胎児に移行する先天感染と、猫の糞便中の接合子嚢、生肉中の増殖体や嚢胞などが経口、経気道または経皮的に感染する後天感染がある。ちなみに、成人の20-30%が感染しているが、大部分は不顕性感染である。
眼トキソプラズマ症の臨床像
1.先天感染による陳旧性瘢痕病巣
発症率は約10万人に1人でほとんどが不顕性感染だが、先天性トキソプラズマ症を発症すると網脈絡膜炎は75~80%に出現する。妊娠初期の初感染の場合、症候性となる確率は少ないが重篤な場合が多くなり、この時期の感染は流産・死産を起こしやすい。
一方、妊娠後期になると経胎盤感染の確率は高いが比較的軽症となる。早産以外には、網脈絡膜炎、水頭症、脳内石灰化、運動神経障害の原因となる。
子宮内感染を起こした約7割には、両眼黄斑部に存在する灰白色の壊死性瘢痕性病巣(大きさは2~3乳頭径大)を認め、1〜2%は重篤な視力障害を合併する。境界明瞭な黒褐色の色素沈着を伴い、健常部とは脱色素輪で明確に境界される。また、周囲に小さな娘病巣を認めることがある。炎症が激しい場合は、白色瞳孔になったり、前眼部に肉芽腫病変をきたしたりする。
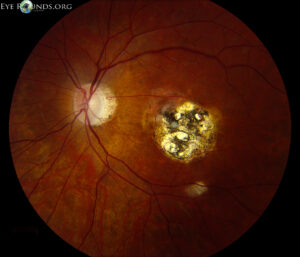
その他にも、白内障、眼振、小眼球、瞳孔膜遺残、斜視などの眼症状を併発する。
2.先天感染後の再発性網脈絡膜炎
再発時年齢は10~20歳代が多く、瘢痕病巣の1/3程度が再発する。陳旧病巣と隣接あるいは少し離れた部位に滲出斑が出現する。蛍光眼底造影検査(FAG)にて造影早期では病変中央が閉塞性血管炎により低蛍光となる。造影中・後期には病変周辺部に色素漏出や組織染による過蛍光を生じる。
3.後天感染
免疫異常がないほとんどの人が無症状だか、リンパ節腫脹を伴う発熱や感冒様症状を認めることがある。陳旧病変は生じない。通常片眼性で、1乳頭径大のものが多い。原虫の視神経への直接侵襲、あるいは網脈絡膜病巣からの二次的な場合がある。
眼症状としては初感染、再発ともに霧視や飛蚊症を訴える。眼底検査で局所の網脈絡膜炎を認め、その上を覆っている中程度から重度の硝子体炎、あるいは周囲の網膜血管炎も伴う。治癒した病変は色素を伴う境界明瞭な萎縮性瘢痕となる。
眼トキソプラズマ症の検査所見
- 血清中の抗トキソプラズマ抗体価(IgM)上昇(不顕性感染が約10~30%)
- 羊水、胎盤、脳脊髄液、眼内液を用いたPCR法によるDNA検出(確定診断)
- CTで頭蓋内石灰化を確認する
眼トキソプラズマ症の治療
健常な成人であれば自然治癒する傾向があるため、必ずしも薬物治療を行わなず、経過観察で良い場合もある。再発巣が後極部にある場合、1/2乳頭径以上の大きさの場合は自然治癒しにくいため下記治療を行う。
抗トキソプラズマ薬として、アセチルスピラマイシン(800~1200㎎/日分3〜4を、通常6週間1クールとして投与する。効果あればもう1クール追加)を投与する。この他にスルホンアミド剤、ビリメタミン、クリンダマイシンも使われる。
視力低下を伴う、黄斑部および視神経乳頭付近の活動性病変、硝子体混濁を伴う大きな病巣は抗トキソプラズマ薬に加えて、ステロイド内服(プレドニゾロン20〜30mg/日)を併用するが、抗菌薬投与後数日待ってから併用した方が良い。薬剤抵抗性の硝子体混濁や牽引性網膜剥離に対しては硝子体手術を行う。
先天感染の場合は両眼の黄斑部が病変に含まれていることが多く、視力低下をきたす。後天性トキソプラズマ症の予後は免疫不全患者を除けば、おおむね良好である。
参考文献
関連記事



