もくじ
Uveal effusionとは
脈絡膜剥離を伴った非裂孔原性網膜剥離で、1963年Schepensによって報告された疾患である。房水がぶどう膜経路を介して眼外に流出する機構が障害され、脈絡膜下に眼内液が貯留する。
さらに、2次的に網膜色素上皮が障害され、水輸送が障害されるため滲出性網膜剥離が生じる。高度遠視の小眼球症(真性小眼球:Nanophthalmos)が原因になることが多く、所見によって3つの型に分類される。ただし、Ⅲ型は裂孔が見つからない裂孔原性網膜剥離や、他の原因による滲出性網膜剥離の恐れがある。
Uveal effusionの3型
| Ⅰ型 | 真性小眼球と強膜肥厚がみられるもの |
| Ⅱ型 | 眼球の大きさは正常だが強膜肥厚がみられるもの |
| Ⅲ型 | 小眼球、強膜肥厚もないもの |

Uveal effusionの症状
黄斑浮腫を生じて視力低下が進行することで発見される。30~40歳代男性、両眼性(65%)が多いが、発症時期や進行は異なることが多い。
Uveal effusionの診断
1.眼底所見
早期は眼底周辺部に軽度の脈絡膜剥離や扁平な網膜剥離を認める。次第に黄斑浮腫が増強し、胞状の非裂孔原性網膜剥離が出現する。網膜剥離は体位によって可動性がある。
※前眼部、硝子体には炎症所見や色素細胞の浮遊など認めない。
2.フルオレセイン蛍光眼底造影(FA)
広範囲にわたる顆粒状の過蛍光や、色素上皮の不規則な増殖に伴うleopard spot patternを認めるが、これらは2次性に網膜色素上皮が障害された結果だと考えられている。
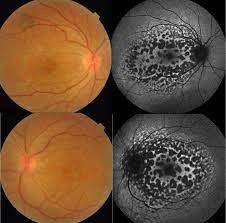
3.インドシアニングリーン蛍光造影検査(IA)
造影早期から脈絡膜血管からの蛍光漏出が著明で、血管透過性の亢進を示唆する。造影中期以降は眼底全体がびまん性の過蛍光を示し、脈絡膜に造影剤がpoolingしている所見となる。また、中期以降は脈絡膜皺壁による低蛍光の筋が観察されることもある。
4.CT、MRI、Aモード、Bモード法
小眼球、強膜肥厚の有無を確認する。Ⅰ型では眼軸が短く、高度遠視となる。
5.その他検査所見
脳脊髄液圧の上昇と髄液蛋白の増加が見られる。
Uveal effusionの治療
- Nanophthalmosがある→定期検査(∵uveal effusionが発生しうる)
- 周辺部の脈絡膜剥離はあるが黄斑浮腫がない→経過観察(症状が出ても軽度)
- 周辺部の脈絡膜剥離があり、黄斑浮腫もあって、視力低下が進行する、あるいは胞状の網膜剥離が発生する→強膜開窓術
強膜開窓術
Uveal effusionの3型に応じて強膜開窓術の戦略は異なる。Ⅰ型、Ⅱ型に対しては、強膜の通過障害を改善する目的で強膜開窓術を行う。術後に網膜下液の吸収が悪い場合には、炭酸脱水素酵素阻害薬の内服などを行うことがある。
複数の強膜開窓術で廃液が十分に行われない場合は、硝子体手術を行って人工的後部硝子体剥離を作成し、網膜下液の排液とガスタンポナーデを施行する。黄斑部の色素上皮障害が高度になると視力予後も不良となるため、黄斑浮腫の遷延があれば治療を行うべきである。Ⅲ型は関連疾患との鑑別を行い、原疾患に応じて治療を選択する必要がある。
参考文献
関連記事


