もくじ
緑内障とは
日本緑内障学会のガイドライン(第5版)によると、緑内障とは、
視神経と視野に特徴的変化を有し、通常、眼圧を十分に下降させることにより視神経障害を改善もしくは抑制しうる眼の機能的構造的異常を特徴とする疾患である。
とされている。
緑内障はどのくらいの頻度で発症するのか
2000年9月から2001年10月に行われた多治見スタディの調査により、緑内障は40歳以上の20人に1人、70歳以上では10%以上に見られることが分かった。その詳細は下記に記載する。
年少者の正常眼圧緑内障(NTG)の報告もあるので、40歳未満が緑内障を発症しないわけでなく、この多治見スタディ自体が40歳以上を対象にした調査であったためそのよような結果となった。
多治見スタディによる病型別緑内障の内訳
- 原発開放隅角緑内障 3.9%(うち正常眼圧緑内障3.6%)
- 原発閉塞隅角緑内障 0.6%
- 続発緑内障 0.5%
緑内障のリスク因子は?
開放隅角緑内障のリスク因子
- 高齢
- 高眼圧
- 人種
- 家族歴
- 近視
- 睡眠時無呼吸症候群
閉塞隅角緑内障のリスク因子
- 女性
- 高齢
- アジア人
- 短眼軸
その他にも、血圧(高血圧、低血圧)、糖尿病、片頭痛、角膜ヒステレシスの低下なども言われている。
原発閉塞隅角症(PAC)を薬物治療のみで5年以上経過観察をした本邦の報告では、急性原発閉塞隅角症(APAC)の僚眼の26%にAPAC発症を認めた。前眼部OCTを用いたAPAC眼と僚眼の前眼部形状の比較検討において、中心前房深度の深さが最もAPAC発症への関与が強く、APAC発症眼では1.63㎜、僚眼は1.91㎜であった。
日本人の原発閉塞隅角病(PACD)眼を対象とした前眼部OCTの検討では、APAC発症の形態的リスクとして中心前房深度1.7㎜未満という値が感度82.4%、特異度91.7%と報告されている。
PPGの危険因子
- 高年齢
- 乳頭出血の有無
- 初診時のPSD値不良
- 初診時のOCT所見
PACS、PAC、PACGの定義
- PACS:3象限以上の隅角閉塞があり、眼圧上昇、周辺虹彩前癒着(PAS)、緑内障性視神経症(GON)を認めないもの。
- PAC:3象限以上の隅角閉塞があり、眼圧上昇または周辺虹彩前癒着(PAS)はあるが、緑内障性視神経症(GON)を認めないもの。
- PACG:3象限以上の隅角閉塞があり、緑内障性視神経症(GON)を認めるもの。
緑内障は遺伝する!?
緑内障はその遺伝子が報告されており、 MYOC(1997年報告)、WDR36(2005年報告)、OPTN(2002年報告)などですが、その他にも候補となる遺伝子は多くの報告があります。なお、開放隅角緑内障と閉塞隅角緑内障は遺伝子的に異なる疾患群の可能性が示されています。
緑内障の検査
緑内障診察の大まかな流れ
緑内障患者の約90%は未発見および未治療であるとされています。緑内障の有無は目の奥にある視神経の形から判断します。視神経の形から緑内障が疑わしい場合は視野検査を行います。
しかし、視野検査では異常が検出されないpreperimetric glacoma(PPG)という概念もあるため、視野検査のみを過信してはいけない。それらを踏まえて緑内障診察で行う検査は下記の通りです。
検診
- 眼底写真
- 眼圧検査
眼科ではそれらに加えて
- 細隙灯顕微鏡検査
- 眼圧検査
- 隅角検査
- 眼底検査
- OCT検査
- 視野検査
これら検査以外にもエコー検査(UBM)や前眼部OCTで隅角が閉塞しているかどうかを見ることもあります。
Goldmann圧平眼圧計において、角膜乱視が3D以上ある場合は弱主経線の角度を赤線に合わせる。
iCareはやや高めに算出されやすく、Tono Penは特に眼圧20㎜Hg以下では低めに測定されることがある。
眼圧について
日内変動
正常人の眼圧は、1日を通して3-6mmHg程度変動し、10mmHgを超えると異常とされます。また、午前中に最高眼圧、夕方から夜に最低眼圧になることが多いとされています。落屑緑内障では、正常人や原発開放隅角緑内障より眼圧が高く、変動幅も広いとされています。
緑内障治療薬と眼圧
プロスタグランジン関連薬、炭酸脱水酵素阻害薬は24時間を通して眼圧を下降させるが、β遮断薬は夜間は房水産生自体が低下するため、作用は減弱あるいはほとんど効果を示さない。
手術と眼圧
線維柱帯切除術は、最も眼圧下降効果が大きく、変動幅も著明に狭くすることができる。
眼圧をきたすリスク因子
- 強度近視
- 40歳以上:欧米人は加齢に伴い眼圧が上昇するが、日本を含むアジアでは加齢によって低下していく
- BMI:1.0kg/m²上昇すると眼圧は0.14mmHg上昇する
- 糖尿病:空腹時血糖が10mg/dl上昇すると眼圧は0.09mmHg上昇する
- 高血圧:収縮期血圧が10mmHg上昇すると眼圧は0.22mmHg上昇する
- 緑内障の既往歴、家族歴
- 長期ステロイド使用
- 落屑症候群
- 人種(アフリカ系アメリカ人、ヒスパニック系)
- 色素散乱症候群
- 眼外傷・手術
※アルコールは容量依存的に眼圧及び緑内障に悪影響を及ぼす恐れはあるが、エビデンスは十分でない。しかし、現時点では過度な飲酒は避け適量にすることが良いと思います。
細隙灯顕微鏡で見ること
細隙灯顕微鏡は眼科の検査では必ず使われる機械です。この細隙灯顕微鏡から得られる緑内障の所見を見ていきましょう。
①角膜
緑内障の診察では角膜変性、浮腫、混濁、角膜径、角膜後面沈着物を観察し、緑内障の診断の材料としています。また、緑内障タイプによっては下記のように特徴的な角膜所見があります。
- Axenfeld-Rieger症候群:後部胎生環とそれに向かう虹彩癒着がある。
- Haab striae:発達緑内障で角膜径の拡大によりDescemet膜が破裂することで見られる。
- ICE症候群:虹彩角膜内皮症候群のこと、虹彩と角膜内皮細胞が障害され、細隙灯顕微鏡で角膜内皮面の微小な凹凸を認める。
- Peters異常:角膜中央部のBowman膜とDescemet膜が欠損し、角膜混濁と菲薄化を生じる。
②前房
前房深度を観察し、van Herick法を用いて分類します。前房深度が角膜厚の1/4以下なら閉塞隅角の危険性があります。もし閉塞隅角の危険性がある場合は隅角鏡を用いて詳細を確認したり、前眼部OCT等で実際の前房深度を観察することもあります。閉塞隅角の場合は散瞳薬は禁忌です。
③虹彩
虹彩委縮、瞳孔偏位、落屑、虹彩後癒着、新生血管、結節などを観察します。
- 虹彩委縮:ヘルペス性ぶどう膜炎、Fuchs虹彩異色虹彩炎など
- 落屑:落屑症候群、アミロイド緑内障など
- 虹彩後癒着:前房内炎症、瞳孔ブロックなど
- 結節:肉芽腫性ぶどう膜炎、ICE症候群など
- 新生血管:眼部虚血
④水晶体
水晶体偏位、白内障、水晶体厚、水晶体振盪を観察します。
- 水晶体脱臼:眼外傷、落屑症候群、Marfan症候群などに合併し、瞳孔ブロックなどで眼圧上昇を生じる
- 白内障:白内障で水晶体厚が増加すると、閉塞隅角の原因になる
⑤視神経乳頭
緑内障診断で非常に重要です。緑内障において視神経乳頭診察が重要である理由は「視神経乳頭障害は視野障害に先行する」からで、その陥凹・乳頭の比(cup-to-disc;C/D比)は正常で0.4までで、横長の卵円形を呈するとされています。
視野障害の頻度は垂直C/D比が0.4を超えると5%程度となり、それ以上ではより高頻度に視野障害が出現します。また垂直C/D比が0.7を超えることは稀で、 多くの場合C/D比は0.3以内で、0.7を超えるものは全体の1〜2%ですが、立体視を用いて行われた評価ではC/D比は正規分布していて、平均0.4で0.7以上は5%であったと報告されています。つまり、理論的にはC/D比>0.4ならば視野検査をするのが望ましいといえます。
また、正常者では陥凹は左右対称的であり、水平C/D比の左右差が0.2を超えることは成人・乳幼児ともに正常者の3%以下にしか認められず、したがって緑内障診断的には、C/D 比は個人内の左右眼の差において臨床的意義がある場合も多いと述べられています。
また、視神経乳頭のリムの広さはISN’Tの法則に従います。この法則は正常のリムの広さは下方(Inferior)、上方(Superior)、鼻側(Nasal)、耳側(Temporal)の順に広いという法則です。その頭文字をとってISN’Tの法則と呼んでいます。この法則と差があるなら緑内障の恐れがあります。
その他にも
- ノッチング:辺縁部が局所的に菲薄化し、リムの切痕が明確となると、視野欠損が存在しうる。
- Undermining:ノッチングが進行すると、乳頭辺縁での下掘れてくる。
- Bayoneting:血管が乳頭縁で強く屈曲した状態。
- 乳頭出血:あると74%は緑内障であるとされ、約80%は網膜神経線維欠損部に一致するが、その近傍に観察されたと報告がある。若年発症の原発開放隅角緑内障や強度近視眼に伴う緑内障では頻度は低い。局所的障害を伴う正常眼圧緑内障眼において高いとあれる。
などの有用な所見ががあるとされています。
視神経乳頭所見から鑑別すべき疾患
1.SSOH(Superior Segmental optic Hypoplasia)
上方視神経乳頭低形成のこと。鼻側階段はなく、Mariotte盲点に連なる楔型の視野障害をきたす。PPAはないことが多く、視野障害進行することは少ない。日本人の有病率は0.3%とされる。
2.傾斜乳頭
視神経乳頭が上下方向に傾斜している。鼻側階段はなく、乳頭に連なるような楔型の視野障害をきたす。
3.視神経乳頭小窩
視神経乳頭に先天的に小窩がある場合にもNFLDが生じることがある。時に漿液性網膜剥離を生じる。
近視性構造変化
近視性視神経症と緑内障性視神経症は鑑別が困難です。
正常の乳頭面積は約1.5~3.5㎜²であり、これより乳頭面積の大きい視神経乳頭(DM/DD比2.4以下)を巨大乳頭と呼びます(正常は2.4‐3.0)。近視が強くなると、乳頭面積は拡大する傾向です。また、乳頭径は陥凹径は比例するため、巨大乳頭では陥凹が大きく、緑内障と誤診されやすくなります。そして、巨大乳頭は視神経に対する脆弱性も報告されています。
近視性視神経症の特徴は(γPPA)、巨大乳頭、傾斜・回旋乳頭、ICCとコーヌスの境界に断裂、篩状板部分欠損、Scleral ridgeがある。また、強度近視眼では乳頭所見が正常でも、25%にMariotte盲点拡大(盲点周辺の2点以上の感度低下)、23%に全体的感度低下、16%に緑内障性視野障害を疑うような鼻側階段や弓状暗点があるという報告もある。
一方、緑内障性視神経症の特徴はβPPA、小乳頭、陥凹、リム菲薄化、beyonetting、overpassingがある。正常眼圧緑内障ではその84.3%にPPAを認めたとの報告がある。
PPA-α、PPA-β
・PPA-α:不整な色素過剰や低色素からなる領域であり、RPEのメラニン顆粒の不整分布に起因する。
・PPA-β:RPEが欠損している領域で、OCT上でRPE断端からBruch膜の断端までをさす。検眼鏡的には脈絡網膜萎縮が強く、大血管や強膜が透見される。緑内障と関連が深い。
・PPA-γ:OCT技術の進歩とともに、PPA-βをさらに細かく分けるようになり、OCT上でBruch膜断端から乳頭縁までをPPA-γであるとされる。検眼鏡ではβ領域と鑑別しにくい場合がある。近視と関連が深い。
また、中等度以上の近視で眼軸が延長すると、耳側強膜が後退および平坦化する。この過程で乳頭が耳側に牽引され、鼻側が隆起し、耳側が平坦化および傾斜した縦楕円形を呈することが多い。その結果、網膜中心静脈起始部は鼻側に偏位し、鼻側を斜めに走行する。
隅角鏡で見ること
隅角は房水の流出路で、この隅角が広い・狭いが緑内障の分類および治療に重要となります。隅角鏡には拡大率の違い等でさまざまな種類があります。隅角鏡を用いた検査により、下記のShaffer分類あるいはScheie分類を行います。
隅角鏡の代表的な所見
- 隅角結節:肉芽腫性のぶどう膜炎など。周囲にPASを伴い、眼圧上昇の原因になる。
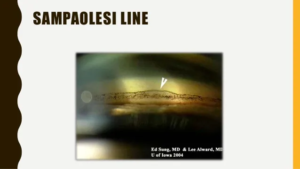
- 隅角色素沈着:落屑緑内障、色素緑内障、続発緑内障などでは線維柱帯に色素沈着を認める。Posner-Schlossman症候群では患眼の色素沈着は僚眼よりも軽い。落屑緑内障ではSchwalbe線の上方に波状のSampaolesi線を生じる。
- 隅角新生血管:糖尿病網膜症や網膜静脈閉塞症などにより生じる。進行すると隅角が閉塞し、眼圧が上がることもある。血管が太くなる、枝分かれがある、周囲にPASがあるときは要注意。正常な血管けい縮性変化は分岐することは少ない。ただし、隅角血管が病的な新生血管であっても、高眼圧の時に血流が途絶えるため、その存在を見逃すことがある。
- 隅角離解:眼外傷やオペ後に生じることがある。
- 周辺虹彩前癒着(PAS):虹彩根部が隅角に癒着し、テント状や台形状など突起状の形を呈する。閉塞隅角緑内障、ブドウ膜炎既往、続発緑内障、新生血管緑内障などで観察される。
- プラトー虹彩:中央の前房深度は保たれているが、周辺隅角の狭小化を生じる。
隅角の観察方法
1.静的隅角鏡検査:暗室下で細隙灯顕微鏡の光量を極力下げ、瞳孔領に光を入れずに隅角鏡で眼球を圧迫しないよう、第一眼位における自然散瞳状態での隅角開大度を評価する。器質的・非器質的隅角閉塞は鑑別できない。
2.動的隅角鏡検査:静的隅角鏡検査後に行う。細隙灯顕微鏡の光量を上げて縮瞳させ、隅角鏡または眼位を傾けて軽度の圧迫を加えることにより隅角を開大させる。器質的隅角閉塞の有無や範囲に加えて結節・新生血管の有無などを診断する。
3.圧迫隅角鏡検査:動的隅角鏡検査の一種で、隅角鏡によって角膜中央を圧迫して変形させることで房水が周辺虹彩を後方に押し下げ隅角底が観察されやすくなる。隅角が非常に狭く、通常の動的隅角鏡検査で器質的疾患の有無を鑑別できない場合に行う。
Shaffer分類
Grade1:隅角の角度は10°で、閉塞隅角がおそらく起こる
Grade2:隅角の角度は20°で、閉塞隅角が起こる可能性がある
Grade3:隅角の角度は25~35°で、閉塞隅角は起こりえない
Grade4:隅角の角度は35~45°で、閉塞隅角は起こりえない
Scheie分類
Scheie1:毛様体帯の一部が観察できない
Scheie2:毛様体帯の観察ができない
Scheie3:線維柱帯の後方半分が観察できない
Scheie4:隅角のすべての部位が確認できない※毛様体帯:毛様体の前面に相当し、灰黒色の帯として観察される。外傷性の変化として、解離や毛様体帯の幅が広くなる所見(隅角後退)がみられることがある。
エコー検査(UBM)前眼部OCTで見ること
いずれも前房深度をより詳細に見ることができます。UBMは毛様体までの観察ができますが、前眼部OCTに解像度が劣ります。開業医で設置しているところは多くはなく、あくまで補助的なものであります。
※視野検査についてはかなり煩雑になることが予想されるので、また別ページで説明します。
誘発試験
通常の診察では正常値を示しても、高眼圧の存在が疑われる閉塞隅角緑内障において有用性が高い。しかし、眼圧上昇が無くても、隅角閉塞の存在を否定できるわけではない。暗室うつむき試験、散瞳試験、飲水試験、ステロイド点眼試験などがある。
中心窩無血管領域(FAZ)
網膜中心窩に存在する中心窩無血管領域(以下FAZ)は網膜静脈閉塞症や糖尿病網膜症において形態が変化することが知られている。
従来、FAZを可視化するためにはフルオレセイン蛍光眼底造影検査(FA)しかなく、造影剤によるアナフィラキシーショックなどの侵襲リスクがあった。しかし、OCTAの誕生により造影剤を使わずに、一般眼科でも非侵襲的にFAZを観察できるようになった。
そして、近年になり、FAZと緑内障に関する報告が出始め、緑内障眼では「FAZの正円率が低下し、周径が伸びる」「FAZの面積と中心窩感度とが相関する」ことが示唆されるようになってきた。
乳頭深層微小血管脱落(MvD)
乳頭深層微小血管脱落(MvD)はOCTAでPPA内に検出される網膜深層の血管脱落であり、MvDは耳上側および耳下側に多く、視野欠損部位やNFLDの部位と対応し、種々の緑内障性変化や進行と関連する。また、乳頭出血を多く認め、角度が大きいと中心視野障害をきたしやすいなどの報告もある。ただし、近視のみで緑内障がないPPA内にはまれである。
OCT
視神経乳頭周囲の網膜神経線維層厚(cpRNFLT)
- 最終的に視野障害を発症した眼では、発症しなかった眼より速い菲薄化がみられる(-2.02μm/年 vs -0.82μm/年)
- 変化率が-1μm/年速くなるごとに視野障害の発症リスクが約2倍上昇する。
- 視野障害を発症した眼では-1.28μm/年、発症しなかった眼ではー0.66μm/年と差があり、変化率がー1μm/年速まるごとに発症リスクは2.4倍増加する。
- 遅い群(−1μm/年より遅い)、中程度の群(−2μm~−1μm/年)、速い群(−2μm/年
より速い)に分けた結果、それぞれ中心24°視野の変化率が−0.16dB/年、−0.32dB/年、−0.71dB/年となり、構造変化が速いと視野の属化も速くなる傾向があることが示されている。
網膜神経節細胞複合体(GCC)
GCCの変化率が速い
群(−1μm/年より速い)、遅い群(−1μm/年より遅い)に分割したところ、速い群で遅い群より中心10°視野が3.4倍速く悪化したとされている。
floor effect
進行した緑内障眼ではそれ以上の菲薄化を検出することは困難となるため(floor effect)、 OCTによる進行判定は比較的早期の患者に適しており、 進行した緑内障眼では視野検査による進行判定が主体となる。Floor effectとは、病期の 進行に伴い菲薄化がある程度まで進むとfloor(OCT測定値の理論上の減少限界)に達してしまい、さらなる菲薄化を検出できなくなる現象である。cpRNFLTの floorはMD値で−17〜−10dB程度にあるとされている。floorに達しない初期緑内障の段階でもfloor効果の影響を受けはじめており、変化の速度が徐々に減衰している可能性が指摘されている。
temporal raphe sign
正常眼では1.5%、早期緑内障・PPGともに9割以上で陽性を示した。正常眼圧のPPGで視野障害がみられる患者の割合は5年で20%程度、10年で40%程度、20年で70%程度とされている。
OCTA
縦断データを用いた報告では、乳頭周囲における毛細血管密度の変化率は緑内障の病期を問わず視野進行眼で非進行眼より速かったのに対し、RNFL厚の変化率は中等度から後期の緑内障では視野の進行眼と非進行眼との間に差を示さなかったという報告や、後期緑内障における中心視野の増悪は、黄斑のGCIPLおよび血管密度と関連したとする報告があり、OCTパラメータがフロアに達した後のフォローの手段としてOCTAが有効である可能性が示唆されている。
視野検査
緑内障にはいくつかの特徴的な視野障害がある。進行の判定には最低でも5回の視野測定が必要とされる。
1.傍中心(孤立)暗点
視神経乳頭の上下耳側の障害に対応する。Bjerrum領域に好発する視野異常である。
2.弓状暗点
中心暗点がさらに進行した状態で、Mariotte盲点から連続し、鼻側水平経線までに達する。
3.鼻側階段
鼻側視野で水平経線の上下で視野感度の差が大きい場合を言う。
4.鼻側穿破
Mariotte盲点と続く弓状暗点とが繋がった場合を言う。
Andersonの分類
- パターン偏差プロットにて、最周辺部の検査点を除いて、p<5%の点が3つ以上隣接して存在し、かつ、そのうちの1点がp<1%
- パターン標準偏差(PSD)または、修正パターン標準偏差(CPSD)がp<5%
- 緑内障半視野テスト(GHT)が正常範囲外
ハンフリー視野計で上記いずれか認めれば視野異常ありと判定する。
視野検査進行:比較的早い進行は-2㏈/Yであり、それを確認するには最低1年に3回の検査を2年間行う必要がある。
後期緑内障:MD値≦−12 dB、中心10°以内の視野が障害されている、多くの象限に視野障害が広がっている、視力低下を有する状態
治療
1.点眼治療
目標眼圧を決めるために数回分の眼圧を測定します。その目標眼圧には初期例は19mmHg以下、中期例は16mmHg以下、後期例は14mmHg以下とする方法と、無治療時の眼圧の20~30%下降させる方法があります。この2つから患者さんに合わせて適切な方を選択します。
高眼圧症:24mmHg以下、ベースラインから20%減、NTG:ベースラインから30%減を目安にする。
目標眼圧を設定したら、点眼治療で使う目薬を選択します。多くの場合は第一選択としてプロスタグランジン(PG)関連薬を用いますが、アレルギーや副作用の問題等あれば他の種類の点眼薬を使います。
PG関連薬を用いた半数の症例で眼圧下降が20%に満たないとされるが、PG関連薬のみが夜間と日中を問わず24時間平均して良好な眼圧下降効果が認められている。
点眼薬開始後の眼圧下降と目標眼圧を照らし合わせ、眼圧下降の程度と視野の進行を確認します。異常がなければそのまま点眼を継続しますが、眼圧下降が乏しかったり、視野障害が進行している場合には点眼薬を追加することがあります。
ただし、点眼薬を正しく付けていなかったりすることもあるので、きちんと点眼できているかの確認は必要となります。プロスタグランジン点眼薬以外に使う点眼薬はβ遮断薬、副交感神経刺激薬、α2作動薬、炭酸脱水素酵素阻害薬などがあります。これら目薬について詳しくは『これでわかる!緑内障点眼薬』をご覧ください。
点眼薬の胎児への影響
プロスタノイド受容体関連薬には子宮筋収縮作用、ピロカルピンには胎盤潅流障害などがある。また、緑内障治療薬の乳汁への移行は、交感神経β受容体遮断薬、ブリモニジン酒石酸、および炭酸脱水素酵素阻害薬が確認されている。
ドラッグデリバリーシステム
前房内や結膜下などに徐放型の薬剤を留置する。2020年にアメリカでは前房内に薬剤が投与される徐放型製剤が承認された。副作用として充血、眼痛、虹彩炎や白内障の進行などが報告されている。Phase 3 studyの結果で、10µg製剤でベースライン眼圧24.0mmHgが12週の間16.5-17.2mmHgに下降しており、チモロール点眼に非劣性であった。しかし、同報告では有害事象として20%以上の角膜内皮減少が10.2%で報告されている。
2.レーザー治療
レーザー虹彩切開術
1.目的
瞳孔ブロックを解除し、前後房の圧差を解消して隅角を開大する。
2.適応
- 瞳孔ブロックによる原発隅角閉塞症
- 原発ならびに続発閉塞隅角緑内障
- 相対的瞳孔ブロックの予防が必要な狭隅角眼
- プラトー虹彩が疑われる症例に対して瞳孔ブロックの要素を除去する目的で行っても良い。
3.術前準備
- 術前1時間前に1-2%ピロカルピン塩酸塩を点眼する。
- 術後一過性眼圧上昇予防のため、術前1時間前と術直後にアプラクロニジン塩酸塩を点眼する。
- 角膜浮腫があれば炭酸脱水素酵素阻害薬や高張浸透圧薬を投与し、角膜が透明化してから施行する。
4.コンタクトレンズ
- Abrahamコンタクトレンズ
- Wiseコンタクトレンズ
などを用いる。
5.術式・施行部位
虹彩切開用コンタクトレンズを用いて、虹彩周辺部に照射する。
6.レーザー設定
A)Nd:YAGレーザー虹彩切開術
- 虹彩実質に焦点を合わせる。
- 虹彩出血予防のため、アルゴンレーザーなどで穿孔予定部位に予備照射を行うこともある。
B)アルゴンレーザー・Nd:YAGレーザー併用法
・アルゴンレーザー照射後にNd:YAGレーザーで穿孔創をあける方法。アルゴンレーザー単独よりも総エネルギー量が小さく、Nd:YAGレーザー単独法よりも出血が少ないため推奨される。
C)アルゴンレーザーなどの熱凝固レーザー虹彩切開術
第一段階:穿孔予定部位の周辺に照射し虹彩を伸展する。
- スポットサイズ:200-500μm
- パワー:200-600mW
- 時間:0.2-0.6秒
第二段階:穿孔照射
- スポットサイズ:50μm
- パワー:1000-1500mW
- 時間:0.02秒
※穿孔が得られると、照射部から色素が油煙上に立ち昇るので、さらに照射を加え瞳孔ブロックを解消するのに十分な大きさ(100-200μm)になるように穿孔創を拡大する。
7.合併症
- 瞳孔偏位
- 前房出血
- 角膜混濁
- 水疱性角膜症
- 術後虹彩炎
- 限局性白内障
- 術後一過性眼圧上昇
- 虹彩後癒着
- 穿孔創の再閉塞
- 網膜誤照射
8.術後管理
- 術後1-3時間に眼圧測定を行い、一過性眼圧上昇の有無を確認する。
- 術後炎症は自然消退することが多いが、炎症の程度によっては副腎皮質ステロイド薬を投与する。
レーザー線維柱帯形成術
1.目的
レーザーを線維柱帯に照射し、房水流出率を改善する。
2.適応
- 原発隅角開放隅角緑内障
- 落屑緑内障
- 色素緑内障
- 高眼圧症
レーザー虹彩切開術後の原発隅角閉塞緑内障
- 混合型緑内障
3.術前準備
術後一過性眼圧上昇予防のため、術前1時間前と術直後にアプラクロニジン塩酸塩を点眼する。
4.コンタクトレンズ
レーザー凝固用隅角鏡
5.術式・施行部位
アルゴンレーザー線維柱帯形成術(ALT)では、隅角の1/4-1/2周の線維柱帯色素帯に1象限あたり均等な間隔で約25発照射する。一方、選択的レーザー線維柱帯形成術(SLT)では532nmのQスイッチ半波長YAGレーザーを用い、隅角の1/2-全周の線維柱帯に重ならない程度の間隔で照射する。
6.レーザー設定
1)ALT
- スポットサイズ:50μm
- パワー:400-800mW
- 時間:0.1秒
2)SLT
- スポットサイズ:400μm
- パワー:0.4-1.2mJ
- 時間:3ナノ秒
7.合併症
- 前房出血
- 周辺虹彩前癒着
- 術後虹彩炎
- 術後一過性眼圧上昇
- 角膜内皮障害
8.術後管理
- 術後1-3時間に眼圧測定を行い、一過性眼圧上昇の有無を確認する
- 術後炎症は自然消退することが多いが、炎症の程度によっては副腎皮質ステロイド薬を投与する。
-320x180.jpg)
レーザー隅角形成術(レーザー周辺虹彩形成術)
1.目的
レーザーの熱凝固により虹彩周辺部を収縮させ、隅角を開大する。
2.適応
- プラトー虹彩
- 瞳孔ブロックによる閉塞隅角緑内障で角膜混濁があり、レーザー虹彩切開術が施行不能な症例
- 原発開放隅角緑内障(レーザー線維柱帯形成術を施行する前処置として)
- 隅角癒着解離術の術後眼(術後再癒着防止のため)
3.術前準備
術後1-3時間に眼圧測定を行い、一過性眼圧上昇の有無を確認する。
4.レンズ
- Abrahamコンタクトレンズ(虹彩切開用)
- Wiseコンタクトレンズ
- Goldmann三面鏡
5.術式・施行部位
全周または半周の虹彩周辺部に、1象限あたり15発程度、1-2列の凝固を行う。
6.レーザー設定(アルゴンレーザー)
- スポットサイズ:200-500μm
- パワー200-400mW
- 時間:0.2-0.5秒
7.合併症
- 術後一過性眼圧上昇
- 術後虹彩炎
- 瞳孔偏位
- 角膜内皮障害
8.術後管理
術後1-3時間に眼圧測定を行い、一過性眼圧上昇の有無を確認する。術後炎症は自然消退することが多いが、炎症の程度によっては副腎皮質ステロイド薬を投与する。
毛様体光凝固術
1.目的
レーザーを連続発振する経強膜的ダイオードレーザー毛様体凝固では、連続発振により毛様突起をレーザーで破壊し、房水産生を抑制して眼圧下降を図る。一方、on/offを繰り返すマイクロパルス波を使う経強膜的マイクロパルス波毛様体凝固では、毛様体扁平部の細胞を刺激し、ぶどう膜強膜流出路の増加により眼圧下降効果が得られる可能性がある。
2.適応
経強膜的ダイオードレーザー毛様体凝固:濾過手術などの他の緑内障手術が無効、あるいは適応がない症例が適応となる。眼圧下降の最終手段と考えるべきである。
経強膜的マイクロパルス波毛様体凝固:点眼治療への追加治療など、早期の症例に適応とされるが、まだその役割は十分に検討されていない。
3.術前準備
球後麻酔またはTennon嚢下麻酔で行う。
4.術式・施行部位
1)経強膜的ダイオードレーザー毛様体凝固
毛様体凝固用プローブを使用し、輪部から0.5-2.0mm後方にプローブを当てる。3時・9時方向は避け、上半分・下半分をそれぞれ1往復20秒で4往復ずつ照射する。
2)経強膜的マイクロパルス波毛様体凝固
マイクロパルス波専用プローブを使用し、輪部から3mm後方にプローブを当てる。3・9時方向は避け、上半分・下半分をそれぞれ1往復20秒で4往復ずつ照射する。
5.レーザー設定
1)経強膜的ダイオードレーザー毛様体凝固
- パワー:2000mW
- 時間:2.0秒
2)経強膜的マイクロパルス波毛様体凝固
- パワー:2000mW
- 時間80秒×2
6.合併症
- 疼痛
- 視力低下、光覚消失
- 低眼圧、眼球癆
- 前房出血
- 角膜障害
- 遷延性炎症
- 黄斑浮腫
- 毛様体解離
- 硝子体出血
- 瞳孔弛緩
- 術後一過性眼圧上昇
※マイクロパルス波の方が軽微とされている。
7.術後管理
- 疼痛予防のため、消炎鎮痛薬を投与する。
- 術後炎症に関しては副腎皮質ステロイド薬を投与する。
- 一度の照射では眼圧最上昇をきたすことが多く、数回の最照射によって眼圧コントロールが得られることが多い。
レーザー切糸術(LSL)
1.目的
線維柱帯切除術もしくはそれに準じる濾過手術後に房水濾過量を増加させる。
2.適応
房水濾過量が不足していると判断された場合
3.術前準備
術中に強膜弁はナイロン糸で縫合しておく。
4.レンズ
レーザー切糸用レンズを用いる。
5.術式・施行部位
- 熱凝固レーザー(結膜熱傷の合併を避けるために赤色レーザーの使用が望ましい)
- 結膜をレーザー切糸レンズで軽く圧迫し、透見された縫合糸に焦点を合わせて照射する。
6.レーザー設定
- スポットサイズ:50μm
- パワー:100-300mW
- 時間:0.1-0.2秒
7.合併症
- 結膜熱傷、穿孔
- 過剰濾過
8.術後管理
眼圧、濾過胞の状態を確認する。
グリーンレーザー内視鏡的毛様体光凝固術
- 2022年から臨床使用可能
- 光源:532nmグリーンレーザー
- 選択的な毛様体上皮の凝固が可能
- 濾過手術やチューブシャント手術が効果不十分であった患者でも効果が期待できる。
- 良い適応:若年のPOAG、小児緑内障
- 麻酔はTenon嚢下麻酔で行う
- 設定:凝固時間を最長3-4秒、強さは毛様体上皮表面が白く変色する程度(200~300mW)
- 凝固による気泡が出る場合はパワーが強いか、距離が近い
- 術後は抗菌薬とステロイドの点眼を1日4回、2週間程度使用
- 眼圧下降薬は一切中止し、術後の経過をみながら房水産生抑制薬(β遮断薬と炭酸脱水酵素阻害薬の合剤)から再開
- 30年以上前からECPが行われている米国ではMIGSと捉えて、しばしば白内障同時手術が行われている。しかし、房水産生を低下させることは、「眼の加齢性変化」を促すことでもある。
3.手術
薬剤治療やレーザー治療でも十分な降圧効果がない、薬物による副作用やアドヒアランスが不良で降圧効果が乏しいと判断される場合に選択される。緑内障手術は多岐に渡るため、患者さんの状態に応じて治療方法が選択される。
緑内障手術の分類
- 濾過手術
・線維柱帯切除術(トラベクレクトミー)
・非穿孔性トラベクレクトミー
・プレートのない緑内障インプラント手術:エクスプレス®
・プレートのある緑内障インプラント手術:Baerveldt緑内障インプラントとAhmed緑内障バルブ - 房水流出路再建術
・線維柱帯切開術(トラベクロトミー)
・トラベクトーム
・ビスコカナロストミー
・カナロプラスティー
・隅角切開術(ゴニオトミー)
・隅角癒着解離術 - 瞳孔ブロックを解消する手術
・周辺虹彩切除術
・水晶体再建術 - 毛様体破壊術
・毛様体冷凍凝固術
・経強膜的レーザー毛様体破壊術
緑内障手術のタイミング(谷戸先生)~1-2-3の法則~
- 点眼治療中の眼圧が常に12mmHgを超えている(視野欠損のある緑内障)
- 点眼治療中の眼圧が20mmHgを超えた時点(初期の視野変化、PPG)
- 点眼3ボトル必要になった時点
- 内服が必要になった時点
1.線維柱帯切除術(トラベレクトミー)
濾過手術で最も一般的な方法である。
強膜弁を作製し、強膜弁下の輪部組織を切除して、房水を強膜上まで濾過させる。その濾過量は強膜弁を10-0ナイロン糸で数か所で縫合して調整する。強膜弁周囲組織の瘢痕創傷治癒によって濾過不全に陥ることがあり、眼圧下降効果を維持するために、マイトマイシンCの術中塗布を行う。濾過された房水は結膜組織によって吸収され、ブレブ(濾過胞)と呼ばれる水疱を形成する。
このようにトラベレクトミーでは新たにバイパスを作り、非生理的な房水流出路を作成する。トラベレクトミーは眼圧下降効果は優れる一方で、重篤な合併症が少なくないハイリスクハイリターンの手術である。適応は下記の通り。
トラベレクトミーの適応
- 非観血的治療の効果不十分(点眼など)
- 失明眼ではない
- 目標眼圧が低い
- 続発緑内障では原疾患の治療が十分に行われていること
- 閉塞隅角緑内障では瞳孔ブロックの解除が行われていることと、水晶体再建術など他の術式では効果不十分と予測される場合
- 発達緑内障では初回はトラベレクトミーを検討
トラベクレクトミーが奏効しにくいケースは、高眼圧例に対しては術後眼圧21mmHg未満、NTGでは20%下降を手術成功の定義とすると、
- 年齢が若い
- 術前点眼数が多い
- 落屑緑内障、ぶどう膜炎病型
- 水晶体嚢内摘出術歴
- 手術時に既に進行した緑内障
であった。
その他にも、血管新生緑内障、眼科手術既往(特に硝子体手術)、有色人種、術前高眼圧などがある。
手技の基本的な流れ
- 術前処置の点眼はピロカルピン塩酸塩点眼液で縮瞳させておく。
※水晶体再建術を同時に行う場合は散瞳し、水晶体再建術終了後にオビソートで縮瞳させる。 - 結膜を切開して結膜弁を作製する。結膜切開法には輪部基底結膜切開と円蓋部基底結膜切開法とがある。
- 結膜弁作製後、キシロカイン®でTenon嚢下麻酔を行い、ジアテルミーで強膜上の止血を行う。
- 半層切開の強膜弁を作製し、マイトマイシンC(0.04%)を4分間塗布し、生理食塩液で洗浄する。
- 前房穿刺を行い、軟部組織を切除し、周辺虹彩切除を行う場合がある。
- 強膜弁を10-0ナイロン糸で縫合糸、前房穿刺した部位から眼内潅流液もしくは生理食塩液を注入して、眼圧を回復させるとともに、強膜弁からの房水濾過を確認する。
- 結膜を縫合し、ブレブを形成する。
術後合併症
1.早期の合併症
過剰濾過に伴うものとして浅前房、脈絡膜剥離、低眼圧黄斑症を認め、周辺虹彩切除に伴うものとして前房出血が高頻度でみられる。また、結膜切開創からの房水漏出は円蓋部基底結膜切開での結膜切開手技で多いとされる。
- 浅前房(0.9-13%)
- 脈絡膜剥離(5-14%)
- 前房出血(2.7-11%)
- 結膜創からの房水漏出(3.4-14%)
予想外に低眼圧であれば、経過観察で自然に眼圧が回復するのを待つ。前房が消失したときは、直ちに前房に粘弾性物質を注入し前房形成を行う。低眼圧黄斑症を合併する場合には、ブレブ近傍の結膜から27G針を使って自己血注射を行ったり、強膜弁を再縫合して眼圧を回復させる。術後早期にも0.1-0.2%の確率で濾過胞感染が発症しうる。
2.術後長期の合併症
ブレブの壁が薄くなって房水が漏出したり、濾過胞感染が生じることがある。これが硝子体にまで及ぶと細菌性眼内炎となる。濾過胞壁が薄く、上眼瞼挙上時に房水がしみだしてくる房水漏出は、濾過胞感染のリスクファクターである。房水漏出は血管の乏しい無血管ブレブ(無血管ブレブは輪部基底結膜切開の結膜切開手技で生じやすい)に合併しやすい。自覚症状としては、起床時に涙が溜まっているなどがある。これらの症状があれば就寝前のニューキノロン系抗菌薬の眼軟膏点入を検討する。日本人においては、マイトマイシンC併用線維柱帯切除術後の晩期感染症の発症確率は5年で2.2%であった。
術後1カ月以降の視機能障害をきたしうる術後合併症である、低眼圧黄斑症および濾過胞関連感染症の頻度はそれぞれ0.9-5%、0.97-5%と報告されている。
濾過胞感染症:Collaborative Bleb-related Infection Incidence and Treatment Study(CBIITS)では、マイトマイシンC(MMC)併用トラベクレクトミーの術後5年間の発症率は2.2%であった。Stage IおよびIIでは結 膜からのStaphylococcus属の検出が多く、Stageリスクファクターとして、CBIITSでは濾過胞か らの房水漏出と若年であることが挙げられた。下方への手術施行、術後のコンタクトレンズ装用、鼻涙管閉塞などもリスクファクターとされている。Stage IおよびIIでは結膜からのStaphylococcus属の検出が多く、StageⅢbでは眼内からStreptococcus属の検出が多かった。
2.線維柱帯切開術(トラベクロトミー)
傍Schlemn管内皮組織を切開して、房水流出障害を改善させ眼圧下降を図る治療である。
濾過手術に比べ術中・術後合併症少ないが、眼圧下降は劣る。線維柱帯切開術は病型によって眼圧下降に差があり、落屑緑内障やステロイド緑内障は原発開放隅角緑内障よりも眼圧下降効果が高い。
トラベクロトミーの適応
- 小児緑内障
- ステロイド緑内障
- 落屑緑内障
- 目標眼圧が高いPOAG
- 一部のPACG
トラベクロトミーの非適応
- 血管新生緑内障
- 上強膜静脈圧上昇による続発緑内障
- 隅角に炎症があるぶどう膜による続発緑内障
- 目標眼圧が低いPOAG
手技の基本的な流れ
- 術前処置の点眼はピロカルピン塩酸塩点眼液で縮瞳させておく。
※水晶体再建術を同時に行う場合は散瞳し、水晶体再建術終了後にオビソートで縮瞳させる。 - 結膜を輪部から切開し、強膜を露出させ、キシロカイン®でTenon嚢下麻酔を行う。
- 1辺4㎜の強膜弁を作製し、角膜輪部と平行に走行するSchlemn管を同定する。
- Schlemn管を露出させ、U字型をした金属のプローブ(トラベクロトーム)をSchlemn管内へ挿入して進める。
- トラベクロトームを回転させて、Schlemn管内壁と線維柱帯を切開する。
- トラベクロトームを抜いた後、10-0ナイロン糸で強膜弁を縫合し、結膜を縫合して手術を終了する。
術後合併症
- 前房出血(最も多い):2週間以内に自然に吸収される。
- トラベクロトーム誤挿入→前房への早期穿孔、毛様体解離、Descemet膜下剥離、Descemet膜下血腫
- 眼圧スパイク:術後3カ月ほど眼圧高値(30mmHg以上)が持続することがあるが、緑内障点眼薬を併用して経過観察を行う。
- 前房への早期穿孔に対する対応:強膜弁の隣に2㎜幅の強膜弁を新たに作製し、新たに露出したSchlemn管断端から、再度トラベクロトームを挿入する。
- 毛様体解離に対する対応:トラベクロトームが上脈絡膜腔に迷入したまま回転させた場合に、虹彩の裏面にトラベクロトームの先が出てきて生じる。トラベクロトームを回転させる場合にはゆっくり少しずつ動かし、線維柱帯切開術の動きと連動して虹彩が動いていないかを確認する。動いている場合は迷入している可能性がある。
- Descemet膜剥離:トラベクロトームを回転させるときに、角膜側へ切り上げるような方向へ回転させると、Descemet膜剥離が生じる。それを防ぐため、少し虹彩側へ落とし込むような感覚で前房側へ回転させる。
- Descemet膜下血腫:トラベクロトームがDescemet膜を巻き込み、角膜に盲端を作ることで、房水静脈から逆流してきた血液が角膜内に溜まり、Descemet膜下血腫を形成し、Descemet膜が血液に押されて剥離する。トラベクロトームを前房内で角膜輪部に対して90度近くまで回転させ、確実に前房へ開通させる。
術後成績
- 眼圧は16~20mmHgの範囲で推移することが多い。
- 落屑緑内障とステロイド緑内障の方が原発開放隅角緑内障よりも成績が良い。
- 血管新生緑内障やぶどう膜炎続発緑内障には効果が乏しい。
- 水晶体再建術と同時手術は、線維柱帯切開術の成績を改善する。
トラベクトーム
線維柱帯切開術は合併症は少ないが、眼圧下降が乏しいことがあり、再手術を行う場合がある。線維柱帯切除術では、上方結膜にブレブを作製するため、上方結膜に手術瘢痕があると手術が難しくなる。これを踏まえて、下方結膜に術野を確保して線維柱帯切開術を行う術者も多い。
また、結膜を切開しないで線維柱帯切開術を行う方法として、トラベクトームを用いる方法がある。先端に電極がついたハンドピースを角膜の切開創から挿入して、隅角鏡下でSchlemn管内壁と線維柱帯組織を焼灼して切開する。この術後成績は線維柱帯切開術と同等である。
3.プレートのない緑内障インプラント手術(エクスプレス®)
現在、保険収載されているのはエクスプレス®のみである。ステンレス製のステントを輪部組織に留置して、管腔から流出する房水の流量が線維柱帯切除術に比べて安定しているため、術後の過剰濾過による合併症を減らすことが期待できる。また、虹彩切除を行わないため、前房出血の合併症も少ない。iStent®は白内障手術単独より強い眼圧下降作用が報告されており、早期ないし中期の開放隅角緑内障患者で白内障を合併している症例が適応となっている。ただし、エクスプレス®の挿入するスペースが確保できないため、前房が狭い原発閉塞隅角緑内障、ぶどう膜炎による続発緑内障には禁忌である。
エクスプレスの良い適応
- 無硝子体眼など術中に前房が虚脱しやすい
- 近視眼、若年者などの過剰濾過が起こりやすい
- ワーファリンなどの抗凝固薬を内服している
慎重に適応を考慮
- 狭隅角
- 角膜内皮障害あり
- 強膜菲薄化、脆弱
- 発達緑内障早発型
- 小児
エクスプレス®は3テスラまでのMRI検査は偏位せず安全とされている。
手技の流れ
- 術前処置の点眼はピロカルピン塩酸塩点眼液で縮瞳させておく。
※水晶体再建術を同時に行う場合は散瞳し、水晶体再建術終了後にオビソートで縮瞳させる。 - 結膜を切開して結膜弁を作製する。結膜切開法には輪部基底結膜切開と円蓋部基底結膜切開法とがある。
- 結膜弁作製後、キシロカイン®でTenon嚢下麻酔を行い、ジアテルミーで強膜上の止血を行う。
- 半層切開の強膜弁を作製し、エクスプレス®のツバの部分が強膜弁で完全にカバーできるように、1辺4㎜以上の強膜弁を1枚作製する。
- マイトマイシンC(0.04%)を4分間塗布し、生理食塩液で洗浄のあと、潅流液もしくは生理食塩液を前房に注入するための前房穿刺をあらかじめ作製する。
- 25G針で輪部組織に前房への針穴をあけ、エクスプレス®が先端に付いたデリバリーシステムを持って、エクスプレス®を横倒しで前房へ挿入したのち、90度回転させて、先端を留置する。
- 強膜弁を10-0ナイロン糸で縫合して、ブレブが形成されるように結膜を縫合する。
エクスプレス挿入群とトラベクレクトミーの術後成績を比較した無作為前向き試験の術後2年間結果では、手術成功を「5mmHg≦眼圧≦18mmHgかつ投薬の有無に関わらず、さらなる緑内障手術を行わない。」とした場合、両群間に有意差はなく、平均眼圧、術後緑内障治療点眼本数にも有意差がなかった。しかし、エクスプレス群は術後早期の眼圧変動が少なく、術後合併症も少なった。また、ベースライン視力への回復もエクスプレス群の方が早かった。
2014年のメタ分析ではエクスプレス群とトラベクレクトミーは、眼圧下降、術後の緑内障治療点眼本数、視力回復、術後の緑内障治療点眼を考慮した場合の手術成功率において同等の有効性を示した。また、エクスプレス群では前房出血の合併症が少なかった。
2019年のメタ分析では、原発開放隅角緑内障に対するエクスプレス群とトラベクレクトミー群の治療成績を比較している。術後12か月目の眼圧下降はエクスプレス群が有意に下降しており、術後1年目の完全成功率はエクスプレス群で統計的に高かった。また、エクスプレス挿入後では術後の前房出血・眼圧上昇の頻度は少なかった。
その他にも、エクスプレスの方が術後前房フレア値は有意に低く、白内障進行も遅いという報告もある。また、術前に計測した前房深度が2.61㎜以下の症例は、エクスプレスが虹彩に必ず接触していた。
エクスプレス挿入後は1年で約10%、2年で約19%の角膜内皮細胞減少があったと報告されている。また、術後に管腔閉塞をきたすことがあるが(約2%)、Nd:YAGレーザーによって対応可能とされる。
4.プレートのある緑内障インプラント手術(Baerveldt緑内障インプラント、Ahmed緑内障バルブ)
国内ではBaerveldt緑内障インプラントとAhmed緑内障バルブの2種類が保険診療で使用可能である。
眼内に挿入するシリコンチューブと、チューブから導き出された房水を貯めるスペースとなるプレートで構成される。Ahmed緑内障バルブはプレート内に過剰濾過防止弁が内蔵されており、低眼圧にならない工夫が施されている。
チューブシャント手術の適応
- 線維柱帯切除術不成功or成功が見込めない症例
- 手術既往により結膜の瘢痕化が高度な症例
- 他の濾過手術が技術的に施行困難な症例
手技の流れ
- プレートを設置する領域の結膜を1象限以上2象限未満切開して、Tenon嚢下麻酔を2ml注入する。
- 強膜露出後、外眼筋2本に牽引糸をかけ術野を確保する。
- プレートを筋付着部から1㎜後方に設置して、ナイロン糸で結紮固定する。
- 前房に粘弾性物質を注入し、前房を深くしておき、角膜輪部から1.5~2㎜後方から23Gの針で前房へ針道を作製し、前房に2㎜くらい先端が出るようにベベルアップでトリミングしたシリコンチューブを前房へ挿入する。
- チューブをナイロン糸で強膜に縫合固定する。
- (Baerveldt緑内障インプラントの場合)プレート内に調圧弁がないため、術後早期の過剰濾過防止のため、チューブ根元を8-0バイクリル糸で結紮して完全閉塞させておく。ただし、この場合はバイクリル糸がある間は高眼圧になるので、9-0ナイロンの針でSherwood slitという切開をチューブに入れておく。
- 術後のチューブ露出を防止するために、保存強膜にてチューブを被覆する。
- 結膜で術野を覆う。
術後早期は20mmHg前後の高眼圧で推移するが、1~2カ月後に眼圧が下降していくことが多い。
難治性緑内障に対して
AGVを選択する症例:術直後から眼圧を確実に下げたい症例や術後の目標眼圧がそれほど低くない症例、房水産生の低下に伴って低眼圧が危惧される症例(高齢者やぶどう膜炎による続発緑内障など)など
BGIを選択する症例:術後の目標眼圧が低い症例
術後成績
- 眼圧コントロールにおいて、マイトマイシン併用の線維柱帯切除術とチューブシャント手術では有意差がないという報告が多い。
- TVT studyの5年成績による累積失敗率(21mmHg以上または20%以下の眼圧下降、再度の緑内障手術、5mmHg以下の低眼圧、光覚消失)はBaerveldt緑内障インプラント群で29.8%、線維柱帯切除術で46.9%であり、線維柱帯切除術で有意に高かった。眼圧上限を17mmHg、あるいは14mmHgとしても同様の結果であった。
- PTVT studyの3年成績による累積失敗率、Ahmed緑内障バルブ・線維柱帯切除術の比較研究での累積成功率には有意差がなかった。また、5年後の平均眼圧は線維柱帯切除術の方がBaerveldt緑内障インプラント群よりも低い傾向であった。しかし、低眼圧(5mmHg以下)による手術不成功がBGIでは0眼であったのに対して、線維柱帯切除術では5眼(13%)にみられた。
- TVT studyでは、手術成功率は1年後まで、術後眼圧は3年後まで、術後緑内障点眼数は5年後まで線維柱帯切除術群の方が有意に良好であった。また、術前眼圧が低い症例では線維柱帯切除術、高い症例ではBaerveldt緑内障インプラントの方が有利であった。術後の視野進行障害進行速度に有意差はなかった。
- TVT studyの5年成績で、1カ月以降に生じた合併症において、線維柱帯切除術とBaerveldt緑内障インプラント群で発生頻度に有意差はなかったが、内容は異なっていた。Baerveldt緑内障インプラント群では、角膜内皮障害(12.1-20.9%)、眼球運動障害、チューブ漏出が多く、線維柱帯切除術では濾過胞漏出、低眼圧黄斑症、濾過胞感染、眼内炎が多かった。また、早期合併症は線維柱帯切除術の方が高頻度であった。
- Ahmed緑内障バルブとBaerveldt緑内障インプラントの術後5年成績を比較した2つの研究のメタ分析から、術後の低眼圧の発生率はそれぞれ0.4%、4.5%で、Baerveldt緑内障インプラントの方が有意に高かった。
- TVT studyの5年成績、Ahmed緑内障バルブと線維柱帯切除術の比較研究において、術後視力、視野変化はAhmed緑内障バルブ、線維柱帯切除術に有意差はなかった。また、抗緑内障薬使用数に有意差はなかったが、PTVT studyの3年成績では、Baerveldt緑内障インプラント群の使用数が線維柱帯切除術群の使用数よりも有意に多かった。
- TVT studyの5年成績における追加緑内障手術数は、線維柱帯切除術群で有意に多かったが、PTVT studyの3年成績において有意差は認めなかった。
- ABCスタディ、AVBスタディ:Baerveldt緑内障インプラントに比べて、プレートが小さく、調圧弁があるAhmed緑内障バルブでは、術後合併症が少ないが、眼圧下降作用が劣る。
- 線維柱帯切除術の眼圧下降効果がPAPの重症度に大きな影響を受けるのに対し、AhmedではPAPの影響は有意ではなかった。
- 血管新生緑内障に対する初回手術としてのBGIと線維柱帯切除術の間に手術成績の差はみられなかったものの、合併症に関してはBGIのほうが多い。
5.隅角癒着解離術(GSL)
隅角癒着解離術(以下GSL)は原発閉塞隅角緑内障で、線維柱帯に周辺虹彩前癒着があり、器質的な隅角閉塞をきたしている場合に、房水流出を改善させるために行う。隅角癒着解離術はPASが広範な例(隅角の50%以上)が適応となる。線維柱帯切開術は線維柱帯が開放している部分に適用され、PASを解離する目的でも用いられる。
前房内に粘弾性物質を注入し、前房穿刺した部位から隅角癒着解離針を挿入して、隅角鏡下で、線維柱帯へ癒着した虹彩根部を隅角癒着解離針で後方へ押し下げ、癒着を解離する。水晶体再建術と同時に行うことで、隅角が開大するため同時に行われることが多い。
術後はレーザー隅角形成術を行い、解離した隅角の再癒着を予防する。
その他にもレーザー隅角形成術、スーチャートラベクロトミー変法、隅角切開術(PASを解除する方法)、線維柱帯切開術眼内法(ナイロン糸、Kahook Dual Blade、マイクロフック)、EX-PRESS手術、周辺虹彩切除術などがある。
緑内障術式選択
1.緑内障術式選択~初回手術
- GSL+白内障手術:PACG、PACの初回手術
- iStent+白内障手術:白内障治療が主な目的
- マイクロフック:若年の有水晶体眼緑内障
- マイクロフック+白内障手術:中年以降の有水晶体眼緑内障
- レクトミー:目標眼圧が一桁または点眼中止の必要性
2.緑内障術式選択~主に2回目以降
- レクトミー:目標眼圧が一桁または点眼中止の必要性
- アーメド:初回手術無効例または白内障手術が終わっている症例
- 前房挿入:若年者の有水晶体眼
- 毛様溝挿入:若年者の偽・無水晶体眼
- 扁平部挿入:中年以降の緑内障
- バルベルト:若年者で2個目のチューブシャント
6.iStent inject (W)
iStent inject Wの適応基準
- 対象患者:緑内障点眼薬で治療を行っている白内障を合併した初期中期の開放隅角緑内障で、20歳以上の成人患者。
- 選択基準(下記全て満たせば適応)・初期中期の原発開放隅角緑内障(広義)または落屑緑内障で、白内障を合併している。・レーザー治療を除く内眼手術の既往歴がない。・隅角鏡で観察し、Shaffer分Ⅲ度以上の開放隅角で、周辺虹彩前癒着がない。・緑内障点眼薬を1成分以上点眼している。
・緑内障点眼薬を併用して眼圧が25mmHg未満。 - 除外基準・水晶体振盪またはZinn小帯断裂を合併しているなど、水晶体再建術で後嚢破損の可能性が高い。・認知症などにより、術後の隅角鏡検査の協力を得づらい症例・小児・角膜内皮細胞密度(C/D比<1500/mm2)の症例
- 治療成績:
・KandaらによるとiStent群とiStent inject W群の比較で、術後12カ月までの眼圧には有意差はなかったが、術後点眼数はiStent injcet Wの方が有意に少なく、12カ月時点での点眼なしの割合はiStent injcet W群で有意に多かった。
・Moritaらの研究では術後12カ月までの眼圧、術後点眼数ともに両群間で有意差はなかった。
・Katzらの報告:追加治療なしで20%以上の眼圧下降達成率は、iStent1本群12カ月後89%、42カ月後61%、2本群12カ月後90%、42カ月後91%、3本群12カ月後92%、42カ月後91%。
・メタ分析:1本群で術前より22%の眼圧下降、点眼数-1.2剤(18カ月後)、2本群で30%、-1.45剤(6カ月後)、3本群で41%(6カ月後)
・水晶体再建術+iStent injcet W群 vs μフック線維柱帯切開術の術後1年成績:両群間で眼圧下降と緑内障点眼数減少に有意差なし。
7.プリザーフロマイクロシャント(PMS)
- 2022年に日本で保険収載
- 濾過手術の一つ
- 無硝子体眼や強度近視眼などに良い適応:TLEでは術中に急激な眼圧下降をきたすため、それら疾患では脈絡膜出血を生じる可能性が上がる。
- 強膜トンネルを介して前房内にチューブの先端を留置
- 術中の強膜弁作製・縫合、周辺虹彩切除、術後のレーザー切糸が不要のため惹起乱視が少なく、手技が簡便で手術時間が短い
- 強膜切開もわずかなため、PMSを施行した象限への再手術も可能
- PMS後端の角膜輪部から約6mmの位置で房水が濾過されるため、濾過胞が円蓋部側に形成されることが多く、角膜輪部からの房水漏出をきたしにくく、術後のCL装用も可能
- 線維帯切除不要であり濾過量が少ないため、術中の浅前房や眼球虚脱のリスクが低い
- OAG患者におけるPMSとTLEの前向きランダム化比較試験では、TLEに比べてPMSでは有意に低眼圧の発生頻度が低く、また早期の処置の頻度も低かった。一方で、術後1年での手術成功率は有意にPMSが低かった。
- 最近の10篇によるメタ解析:PMS群と線維柱帯切除術群で手術成功率は変わらないものの、術後眼圧は線維柱帯切除術群で有意に低かった。しかし、視野障害進行と低眼圧黄斑症のリスクの点ではPMS群の方が有意に良好であった。
- 低眼圧と角膜内皮障害、PMSの閉塞や露出に注意
- 前眼部OCTによって前房内チューブ一と角膜内皮細胞現象との関係を検討した研究によると、術後1年での角膜内皮細胞現象はチューブと角膜内皮までの距離が短いほど大きく、200μm未満で18%、500μmを超える場合では1%であった
- その適応や術前、術中、術後管理はDlphi法が用いられる
8.Hydrus™
- ニチノール製(ニッケルとチタニウムの合金)
- 長さ8㎜の三日月状のステントをSchlemm管内に留置する流出路再建術
- 90°にわたりSchlemm管内に留置されることでSchlemm管内を拡張する作用もある。
- 2019年にアメリカなど38施設におけるRCT(HORIZON study)では、早期から中期のPOAGを対象に水晶体再建術後に無作為にHydrus™を挿入する群と挿入しない群に分けた。2年間と5年間の経過の比較で、点眼薬をwashoutした眼圧での2年後の眼圧下降は、Hydrus群369例と対照群187例でそれぞれ7.6±4.1mmHgと5.3±4.2mmHg、術後の点眼数はHydrus群と対照群でそれぞれ1.4と1.0の減少、2年後の点眼なしでの眼圧下降20%以上の割合はそれぞれ77.3%と57.8%と、いずれもHydrus群の方が有意に有効であった。一方、合併症は両群間で差がなかった。5年後もHydrus群の方が有意であった。平均の視野障害進行速度は、Hydrus群の方が有意に抑制されていた。
緑内障の予後
Collaborative Normal-Tension Glaucoma Study Group(CNTGS)では、十分な眼圧下降を行った群においても、約8年の経過でその約20%で緑内障が進行した。また、眼圧が15mmHg以下にコントロールされても、その約48%は-1.0dB/年以上の進行が認められた。
術前の眼圧が25mmHg以上の高眼圧症例において、線維柱帯切除術は薬物治療群に対して、眼圧改善、視野維持において有意であった。また、両群とも重篤な合併症はまれで、安全性やQOLの維持は同等であった。そのため、後期緑内障症例では一時介入として線維柱帯切除術を行うことを推奨している報告がある。
参考文献
- 緑内障診療ガイドライン(第5版)
- 日本視野画像学会HP
- どう診る?緑内障視神経乳頭
- クローズアップ緑内障診療
- 第74回日本臨床眼科学会シンポジウム6強度近視による失明予防に向けて
- 今日の眼疾患治療指針 第3版
- あたらしい眼科Vol.37,No.3,2020
- あたらしい眼科Vol.37,No.5,2020
- あたらしい眼科Vol.38,No.1,2021
- あたらしい眼科Vol.38,No.2,2021
- あたらしい眼科Vol.38,No.5,2021
- あたらしい眼科Vol.38,臨時増刊号,2021
- あたらしい眼科Vol.42,No.5,2025
- 眼科学第2版
- 第126回日本眼科学会総会
- Phase 3, Randomized, 20-Month Study of Bimatoprost Implant in Open-Angle Glaucoma and Ocular Hypertension (ARTEMIS 1)
- 眼科 vol.64 No.8 2022
- Comparison of glaucomatous progression between untreated patients with normal-tension glaucoma and patients with therapeutically reduced intraocular pressures. Collaborative Normal-Tension Glaucoma Study Group
- Characteristics of patients with primary open angle glaucoma and normal tension glaucoma at a university hospital: a cross-sectional retrospective study
- Long-term titrated IOP control with one, two, or three trabecular micro-bypass stents in open-angle glaucoma subjects on topical hypotensive medication: 42-month outcomes
- iStent with Phacoemulsification versus Phacoemulsification Alone for Patients with Glaucoma and Cataract: A Meta-Analysis
- Randomized, prospective, comparative trial of EX-PRESS glaucoma filtration device versus trabeculectomy (XVT study)
- Meta-analysis of randomized controlled trials comparing EX-PRESS implantation with trabeculectomy for open-angle glaucoma
- Trabeculectomy and EX-PRESS Implantation in Open-Angle Glaucoma: An Updated Meta-Analysis of Randomized Controlled Trials
- Ex-PRESS 移植と線維柱帯切除術の 2 年間のフォローアップ後の術後合併症に関する無作為化臨床試験
- Ex-PRESS 移植とトラベクレクトミーの早期術後合併症に関する無作為化臨床試験:Ex-PRESS とトラベクレクトミーの術後合併症研究(CPETS)
- Ex-PRESS 小型緑内障装置を強膜弁の下に単独で埋め込むか、水晶体超音波乳化吸引術の白内障手術と組み合わせて埋め込みます
- 線維柱帯切除術の 20 年間の追跡調査: 危険因子と転帰
- アーメド緑内障弁患者の角膜内皮細胞に対するチューブ位置の影響
- 3年間のフォローアップ後のプライマリチューブとトラベクレクトミー研究の治療結果
- The 5-year incidence of bleb-related infection and its risk factors after filtering surgeries with adjunctive mitomycin C: collaborative bleb-related infection incidence and treatment study 2.
- Trabeculectomy bleb-associated infections.
- A case series of endoscopic cyclophotocoagulation with 532-nm laser in Japanese patients with refractory glaucoma
- Clinical Outcomes of Phacoemulsification in Japanese Patients Receiving First and Revised Second-Generation Trabecular Microbypass Stents
- Comparative evaluation of iStent versus iStent inject W combined with phacoemulsification in open angle glaucoma
- Long-term Outcomes from the HORIZON Randomized Trial for a Schlemm’s Canal Microstent in Combination Cataract and Glaucoma Surgery
- Five-Year Visual Field Outcomes of the HORIZON Trial
- PreserFlo MicroShunt versus trabeculectomy: an updated meta-analysis and systematic review
- Corneal endothelial cell loss after Baerveldt glaucoma drainage device implantation in the anterior chamber
- Corneal Endothelial Cell Loss After PRESERFLO™ MicroShunt Implantation in the Anterior Chamber: Anterior Segment OCT Tube Location as a Risk Factor
- The Delphi Technique: Making Sense of Consensus
- Expert Consensus on the Use of the PRESERFLO™ MicroShunt Device in the Treatment of Glaucoma: A Modified Delphi Panel
- Additional Guidance on the Use of the PRESERFLO™ MicroShunt in the Treatment of Glaucoma: Insights from a Second Delphi Consensus Panel
- Evaluating Primary Treatment for People with Advanced Glaucoma: Five-Year Results of the Treatment of Advanced Glaucoma Study
- What Is Ocular Hypertension?
- Ocular and systemic factors related to intraocular pressure in Japanese adults: the Tajimi study
- Diabetes, fasting glucose, and the risk of glaucoma: a meta-analysis
- Age-Related Changes in Intraocular Pressure: Japan Ningen Dock Study
- Rates of retinal nerve fiber layer thinning in glaucoma suspect eyes
- Association of Rates of Ganglion Cell and Inner Plexiform Thinning With Development of Glaucoma in Eyes With Suspected Glaucoma
- Measurement Floors and Dynamic Ranges of OCT and OCT Angiography in Glaucoma
- Progressive Changes in the Neuroretinal Rim and Retinal Nerve Fiber Layer in Glaucoma: Impact of Baseline Values and Floor Effects
- Estimating Optical Coherence Tomography Structural Measurement Floors to Improve Detection of Progression in Advanced Glaucoma
- Automated Detection of Hemifield Difference across Horizontal Raphe on Ganglion Cell–Inner Plexiform Layer Thickness Map
- Association Between Progressive Retinal Capillary Density Loss and Visual Field Progression in Open-Angle Glaucoma Patients According to Disease Stage
- Progressive Macular Vessel Density Loss and Visual Field Progression in Open-angle Glaucoma Eyes with Central Visual Field Damage
- Efficacy and safety of different regimens for primary open-angle glaucoma or ocular hypertension: a systematic review and network meta-analysis
- The Severity of Prostaglandin-Associated Periorbitopathy Did Not Affect the Surgical Effectiveness of the Ahmed Glaucoma Valve
- Prospective cohort study of corneal endothelial cell loss after Baerveldt glaucoma implantation
- Treatment outcomes in the neovascular glaucoma tube versus trabeculectomy study
- Different patterns in the corneal endothelial cell loss after pars plana and pars limbal insertion of the Baerveldt glaucoma implant
- Determinants of corneal endothelial cell loss after sulcus placement of Ahmed and Baerveldt drainage device surgery
- Long-term clinical course of normotensive preperimetric glaucoma
関連記事